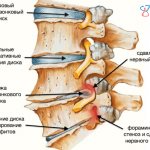
Остеохондроз – это дегенеративная патология, поражающая межпозвоночные диски, что впоследствии приводит к формированию патологических изменений костной и связочной системы позвоночного столба. Остеохондроз по МКБ 10 относится к разделу заболеваний костно-мышечного аппарата и соединительной ткани.
Данная болезнь относится к дорсопатиям – патологическим состояниям позвоночного столба и системы мышц и связок, поддерживающих его. Международная классификация болезней (МКБ 10) – это упорядоченный перечень всех известных заболеваний, зашифрованных определенным кодом, принятый Всемирной организацией охраны здоровья на десятом пересмотре.
По МКБ код остеохондроза шифруется как М42 («Остеохондроз позвоночника). Данная патология имеет некоторые особенности в шифровке МКБ 10 и следующие подразделы:
- Юношеский остеохондроз позвоночника (код по классификации «М42.0»).
- Остеохондроз позвоночника у взрослых (код по классификации «42.1»).
- Остеохондроз позвоночника неуточненный (код по классификации «42.9»).
Отдельно выделяется категория «М 91 – Юношеский остеохондроз бедра и таза», которая включает шесть подкатегорий остеохондротических повреждений таза, головки бедренной кости и коксалгии, а также категория «М 92 – Другие юношеские остеохондрозы», включающая десять подкатегорий остеохондротических повреждений плечевой, лучевой, локтевой костей, кисти, надколенника, берцовых костей, а также предплюсны, плюсны и другие виды.
Причины остеохондроза позвоночника
Остеохондроз развивается на фоне естественных физиологических процессов, когда с возрастом ослабевает питание межпозвонковых хрящей. Поэтому патология суставов может коснуться практически всех людей, перешагнувших средний и старший возрастной рубеж.
К группе риска относятся люди, страдающие:
- Плоскостопием.
- Лишним весом.
- Сколиозом.
- Нарушением обмена веществ.
Факторами, способствующими развитию патологии суставов и межпозвонковых хрящей, являются также:
- Травмы позвоночника.
- Наследственная предрасположенность.
- Профессиональные занятия спортом.
- Чрезмерный и монотонный физический труд.
- Гиподинамия — сниженная подвижность.
С развитием компьютерных технологий, появлением гаджетов, возраст пациентов, страдающих патологией суставов и межпозвонковых хрящей, значительно помолодел. Заболевания позвоночника появляются у молодых людей, ведущих малоподвижный образ жизни. Отсутствие умеренных физических нагрузок, длительное сидение в одной позе перед компьютером приводят к искривлению позвоночника и изменениям в структуре межпозвонковых хрящей. Стрессы, различные неврологические нарушения, аутоиммунные и гормональные патологии также считаются причинами патологии суставов и позвоночного столба.
Причины шейного остеохондроза
Первые признаки заболевания обычно возникают после 35 лет. Однако в последнее время патология стала развиваться и в более молодом возрасте – 18-30 лет. Чаще всего с проблемой сталкиваются люди, которые вынуждены долгое время находиться в одном положении.
Основные причины шейного остеохондроза включают следующее:
- наследственная склонность;
- нарушение метаболических процессов;
- инфекционные заболевания, интоксикация организма;
- нарушения в рационе – дефицит жидкости, витаминов, микроэлементов;
- лишний вес;
- травматические повреждения позвоночника;
- нарушение осанки;
- нестабильность позвоночника;
- недостаточно активный образ жизни;
- плоскостопие;
- влияние неблагоприятных экологических факторов;
- частое изменение положения тела;
- долгое пребывание в неудобном положении;
- чрезмерные физические нагрузки;
- переохлаждение;
- стрессовые ситуации;
- применение неправильных подушек для сна.
Развитие остеохондроза
Остеохондроз развивается медленно и постепенно прогрессирует. Выделяют 4 стадии
развития патологических нарушений в межпозвонковых хрящах:
- В хрящевых тканях появляются первичные дегенеративные нарушения
. Это выражается появлением микротрещин в фиброзных тканях межпозвонковых хрящей. Трещины образуются за счет изменения высоты расположения дисков. - На второй стадии начинается разрастание костной ткани, появляются остеофиты.
Развивается спондилёз. На месте повреждения межпозвонковых хрящей мышцы и связки позвоночника начинают сближаться и провисать, что приводит к подвижности позвонков и их дальнейшему смещению. - Третья стадия характеризуется разрывом капсулы межпозвонкового хряща
, за счет чего в щель позвоночного канала выпадает ядро диска. Заболевание позвоночника носит название
межпозвонковая грыжа
. В это время начинают развиваться артрозы, протрузия дисков и другие патологии суставов. - Дистрофические изменения всё больше поражают участки межпозвонковых хрящей.
Усиливающееся разрастание костной ткани купирует избыточную подвижность позвонков. Боль на этом этапе снижается. Однако из-за глубокого разрушения межпозвонкового хряща расстояние между позвонками практически отсутствует, и они срастаются. Заболевание позвоночника носит название анкилоз. Функции движения при этом полностью заблокированы.



Симптомы остеохондроза поясничного отдела позвоночника
При поясничном остеохондрозе возможны болевые ощущения различного характера. Этот могут быть как ноющие боли, которые возникают при длительном сидении или после сна, так и острые стреляющие, застающие в самой неудобной позе и не дающие возможности разогнуться. К болям приводит защемление нервных корешков, раздражение собственных нервов позвоночного столба, отек и раздражение мышц и связок, находящихся в зоне иннервации поясничного отдела позвоночника.
Болевой синдром может быть вызван компрессией корешковых структур (радикулопатии), компрессией спинного мозга (компрессионная миелопатия), поражением спинного мозга вследствие нарушения кровоснабжения из-за пережатия, сужения (стеноза) подводящих артерий и вен (компрессионно-васкулярная миелоишемия).
Причиной компрессии может быть: протрузия и грыжа межпозвоночных дисков, спондилолистез (соскальзывание позвонка вперед по отношению к нижележащему), разрастание остеофитов и хрящевой ткани в позвоночном сегменте. В результате остеохондроз поясничного отдела позвоночника приводит к сужению канала, по которому проходят спинномозговые нервы или сосудистые структуры, и при определенных условиях (неловкое движение, физическая нагрузка, неудачный поворот туловища и т.п.) может возникнуть компрессия (сдавливание). Компрессия нервных структур приводит к различным болевым синдромам, спазмам мышц. Компрессия сосудов вызывает нарушение кровоснабжения — начинается ишемия органа, который питается от этого сосуда или артерии.
Клинические синдромы остеохондроза поясничного отдела позвоночника
Клиническая картина при поясничном остеохондрозе определяется комплексом вертебральных симптомов (изменение статики и динамики поясничного отдела позвоночника) и эсктравертебральных симптомов, под которыми понимается нарушение функции неврологических и сосудистых структур в пояснично-крестцовой области позвоночника.
Вертебральные синдромы поясничного остеохондроза
При поясничном остеохондрозе вертебральный синдром характеризуется следующим комплексом симптомов:
- нарушение конфигурации позвоночного функционально-анатомического сегмента: наблюдается уплощение или (реже) усиление лордоза, сколиоз или лордосколиоз;
- нарушение подвижности в поясничной области, уменьшение объема движений, мышечно-тонический дисбаланс, вызванный напряжением как глубоких, так и поверхностных многосуставных мышц.
- локальная боль и болезненность при активных и пассивных движениях, которая вызывает рефлекторное тоническое напряжение мышц
- нарушение рессорно-двигательных функции как межпозвонкового диска, так и в целом позвонково-двигательного сегмента.
- локальная болезненность (повышенная чувствительность) костно-связочных структур позвоночника в пораженно области (болезненность при пальпации, локальный (регионарный) вертебральный и/или вертеброзональный болевой синдром).
Важно отметить, что при остеохондрозе поясничного отдела вертебральные патологии наблюдаются всегда. Наличие признаков миелопатии, радикулопатии и миелорадикулопатии без явных клинических и морфологических признаков вертебрального синдрома требует, как правило, более углубленного обследования пациента на предмет первичного («невертеброгенного») поражения нервной системы.
Экстравертебральные (рефлекторные и компрессионные) синдромы при остеохондрозе поясничного отдела позвоночника
Экстравертебральные синдромы подразделяются на две большие группы: рефлекторные и компрессионные.
Рефлекторные синдромы предшествуют компрессионным и обусловлены раздражением рецепторов корешков нервов, выходящих из позвоночного канала через межпозвонковые отверстия. Раздражение может быть вызвано межпозвонковой грыжей, костными разрастаниями, а также сосудистыми нарушениями (отек, ухудшение кровообращения), воспалением. В некоторых случаях это приводит к интенсивной боли, которая возникает не только местно, но и по ходу нерва на расстоянии от места раздражения — так называемые «отраженные боли», Отраженная боль может короткой и острой («прострел») или же тупой продолжительной. В зоне иннервации поврежденного нерва возможны вегетативные нарушения (жжение, мурашки, нарушение чувствительности). Возможны миофасциальные боли — мышечный спазм, который ведет к ограничению движений.
К рефлекторным синдромам относят люмбаго («прострел») при остром развитии заболевания и люмбалгию при подостром или хроническом течении.
Компрессионные синдромы — это синдромы, возникающие в результате сдавливания, ущемления нервов, сосудов, спинного мозга в области поясничных позвоночно-двигательных сегментов. Компрессионные синдромы при остеохондрозе пояснично-крестцового отдела подразделяются на корешковые и сосудисто-корешковые. Особым случаем компрессионного синдрома является миелопатия — ущемление спинного мозга.
Корешковые синдромы (радикулопатия) обусловлены обычно протрузиями диска, вызывающими ущемление спинномозговых корешков. Возникающие при этом корешковые симптомы соответствуют уровню пораженного позвоночного сегмента. Чаще всего поражаются корешки L4-S1.
Сосудисто-корешковые неврологические нарушения вызваны компрессией грыжи на корешок и проходящую вместе с ним корешковую артерию. При этом катастрофически быстро может развиться «паралитический ишиас», характеризующийся периферическим парезом или параличом мышц разгибателей стопы. В таких случаях появление двигательных нарушений сопровождается исчезновением болевого синдрома.
Еще более тяжелые неврологические проявления вызывает нарушение кровоснабжения спинного мозга за счет повреждения корешково-спинномозговых артерий. При этом развивается хроническая дисциркуляторная миелопатия, обычно на уровне поясничного утолщения спинного мозга.
Самым неблагоприятным вариантом поясничных вертеброгенных корешковых синдромов является компрессия «конского хвоста» — так называемый каудальный синдром. Чаще всего он обусловлен выпавшей срединной грыжей диска, которая сдавливает все корешки на уровне пораженного сегмента.
Виды остеохондроза и их признаки
В зависимости от локализации различают несколько видов остеохондроза:
- Пояснично-крестцовый остеохондроз
— характеризуется болями в поясничной области, мурашками, покалываниями в конечностях, снижением подвижности ног, затруднением при разгибании и сгибании спины, патологиями суставов. Боль отдает в пах, в крестец, в колено и по всей ноге. Заболевание позвоночника сопровождается расстройством мочеполовой системы, половой дисфункцией у мужчин, функциональными нарушениями в работе яичников у женщин. - Шейный остеохондроз
— ноющий характер болей, появление прострелов, покалываний, мурашек в области шеи с перенесением болевых ощущений на руку, под лопатку, на затылок. - Грудной остеохондроз
— заболевание позвоночника проявляется резкими периодическими болями между ребрами, в особенности, при ходьбе, а также ощущением сдавливания грудины, затруднениями при вдохе. - Полисегментарныйостеохондроз
— разрастание костной ткани наблюдается одновременно в нескольких сегментах позвоночника. Симптоматика при такой патологии смешанная. Болезнь сопровождается колющей, ноющей, стреляющей болью в различных местах, в том числе в груди, в голове, в сердце, в конечностях, могут появляться нервные расстройства и серьезные патологии суставов.
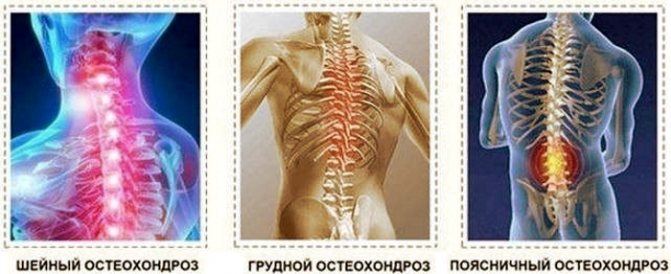


Основные симптомы и признаки остеохондроза шейного отдела
Заболевание имеет постепенное развитие и вначале протекает бессимптомно. Потому диагноз часто ставят в запущенных случаях. К основным симптомам патологии относят следующее:
- Боли в шее и затылочной области, которые нарастают при физических нагрузках или кашле.
- Хруст при движениях головы.
- Потеря чувствительность рук, жжение в районе лопаток.
- Головные боли, которые локализуются в районе затылка и распространяются к вискам.
- Общая слабость, повышенная утомляемость.
- Снижение остроты зрения.
- Шум в ушах.
- Ухудшение слуха.
- Учащение сердцебиения.
Диагностика остеохондроза
Лечению остеохондроза предшествует всесторонняя диагностика состояния межпозвонковых хрящей. Разрастание костной ткани хорошо видно на магнитно-резонансной томографии. К результативным диагностическим методам определения вида и стадии заболеваний позвоночника относятся также лабораторные методы исследования и УЗИ.
В частной многопрофильной клинике НИАРМЕДИК на Боткинском диагностика проводится на современном оборудовании с использованием различных методов. Комплексная диагностика и лечение остеохондроза включает прием невролога, прием мануального терапевта и других специалистов. Врач детально выяснит жалобы пациента, характер болей, длительность течения заболевания позвоночника и направит на глубокое обследование.
В клинике на Боткинском пациентам назначают:
- Сдать общеклинические анализы крови и мочи.
- Биохимическое исследование состава крови.
- Рентген в двух и более проекциях, для обнаружения области разрастания костной ткани.
- КТ и МРТ.
Лечение остеохондроза в Москве
В клинике на Боткинском проезде д.8 проводят лечение остеохондроза по доступным ценам в Москве. Комплексный подход подразумевает прием невролога, прием мануального терапевта и разработку последовательной схемы лечения.
Курс лечения остеохондроза включает серию разносторонних процедур:
- Снимается симптоматика.
- Назначается ношение корсета.
- Массаж лечебный и лечебная физкультура.
- Коррекция рациона питания.
На приеме мануального терапевта пациентам для восстановления межпозвонковых хрящей предлагают результативные методы воздействия на позвоночник, что улучшает кровообращение и нормализует обменные процессы.
Прием невролога позволит исключить или обнаружить неврологические причины заболевания позвоночника и назначить соответствующее лечение.


Особенности лечения
Лечение медикаментами
Больному для снятия острого состояния, восстановления подвижности и устранения боли назначают:
- Противовоспалительные препараты нестероидного типа – для устранения воспаления и боли.
- Стероидные гормональные средства – назначаются в исключительных случаях, имеют ряд противопоказаний и побочных эффектов, но куда эффективнее нестероидных препаратов.
- Поливитаминные составы.
- Мочегонные препараты – для снятия отечности с нервных корешков.
- Гели и мази.
Физиотерапия
В дополнение к основному лечению предлагаются физиотерапевтические процедуры:
- Массаж – для восстановления подвижности и снятия боли.
- Лазерная терапия MLS.
- Аквааэробика и плавание.
- Лечебная физкультура.
Иногда пациентам предлагают пройти курс иглоукалывания для снятия мышечных спазм.