Тазовая кость является самой большой в скелете человека.
Тазобедренный сустав состоит из нескольких костей меньшего размера, которые плотно соприкасаются друг с другом. Эти кости имеют следующие названия: подвздошная, седалищная и лобковая. Там, где сходятся лобковые кости, находится лонное сочленение, считающееся самым слабым местом тазового кольца. Чтобы понимать, какое состояние лонного сочленения является нормой, и когда можно говорить о патологии, необходимо детально изучить анатомическое строение, возможные причины отклонения от нормативных показателей.
Анатомия таза, или что такое лоно
Плотные тазовые кости в сочетании с крестцом образуют завершенную структуру — тазовое кольцо. Задача его состоит в объединении скелета нижних конечностей с позвоночником. Природой на таз возложена еще одна немаловажная функция: он служит вместилищем и опорой для внутренних органов.



Особое значение данный аспект приобретает у женщин в период беременности — таз становится естественным вместилищем для беременной матки, которая в этот период практически полностью вытесняет другие органы (кишечник, сальник). К костям таза крепятся все крупные мышцы нижних конечностей, мышцы передней и боковых стенок брюшной полости. Через отверстия в тазовых костях проходят крупные нервы (седалищный, запирательный) и сосуды (бедренные вена и артерии).
Функции таза:
- Опорная — на таз через позвоночник передается вся тяжесть верхней половины туловища.
- Двигательная — к тазу крепятся мышцы ног и спины, отвечающие за движение.
- Балансировка — взаимодействие через таз между ногами и позвоночником позволяет человеку удерживать равновесие.
- Защитная — оберегает от повреждений крупные сосуды и нервные стволы.
- Кроветворная — в плоских костях таза находится значимая масса красного костного мозга, продуцирующего клетки крови.
Как устроен женский таз?
Таз — это замкнутое кольцо, состоящее из тазовых костей, крестца и копчика. Тазовые кости, в свою очередь, состоят из лонных, седалищных и подвздошных костей. Женский таз, помимо поддержки внутренних органов, обладает очень важной функцией: проведение ребенка при родах. В связи с этим все связки и хрящи таза имеют особенность: они «размягчаются». Лонное сочленение, где находится хрящ, также становится более подвижным и мягким под действием особого гормона – релаксина. Это позволяет немного подстроить размеры таза к окружности головки малыша.
Где находится лонное сочленение
Тазовое кольцо у человека смыкается спереди — именно там оно и находится. Каждый человек может достаточно свободно прощупать его, затруднения могут возникнуть лишь у очень полных людей. Если приложить руку на 15-20 сантиметров ниже пупка и нажать на кожу, то под ней можно ощупать кости лонного сочленения.
Непосредственно за лобком и у мужчин, и у женщин находится мочевой пузырь, поэтому определить местонахождение лонного сочленения, можно еще по одному признаку: когда человек очень сильно хочет помочиться, то именно за лоном (за лобком) ощущаются позывы к мочеиспусканию.
Ультразвуковая диагностика состояния лонного сочленения у женщин
Определенное место в структуре аномальных родов занимает патология костного таза. Патологическое расширение или появление болевых ощущений в симфизе классифицируют как дисфункцию лонного сочленения (ЛС) (симфизиопатия, симфизит). Данное осложнение, возникающее во время гестации, рассматривают в структуре синдрома тазовых опоясывающих болей при беременности (Pregnancy-related pelvic girdle pain (PPGP)). При обследовании большой популяции женщин доказано, что до 50% беременных испытывают тазовые боли, которые могут являться следствием изменений сочленений таза, чаще лонного, и требуют дополнительного обследования. В 25% наблюдений тазовая боль требует лечения и у 8% женщин ведет к ограничению повседневной деятельности, по сути, к временной инвалидизации. По данным разных авторов, тазовые боли сохраняются в течение 4–6 мес. после родов у 26,5–43% женщин [1, 2].
Несмотря на невысокую частоту встречаемости, грозным осложнением родового акта при симфизиопатии остается разрыв ЛС, восстановление функции тазовых сочленений занимает до 5 мес. после родов. Травма ЛС может сопровождаться разрывом одного из крестцово-подвздошных сочленений, повреждением смежных органов [3]. Частота этого осложнения невелика исторически и в настоящее время. В последние десятилетия расхождения и разрывы ЛС встречаются, по данным разных авторов, от 1:380 до 1:3400 родов [4–6].
Анатомия и патогенез
ЛС образуется посредством волокнисто-хрящевой межлобковой пластинки (lamina fibro-cartilaginca interpubica или Discus interpubicus) и волокнистых связок: сверху — lig. pubicum superius, снизу — lig. arcuatum pubis, спереди — lig. fibrosum ant. и сзади — lig. fibrosum post [7].
Одно из наиболее детальных описаний морфологии и структуры ЛС приведено М. Ф. Айзенбергом в 1962 г. По его данным, ЛС «обладает половыми особенностями и имеет индивидуальные различия. Наблюдаются все виды соединений — от синхондроза до настоящего сустава. Особенности строения и состояния ЛС… у женщин… безусловно… находятся в тесной связи с эндокринными и функциональными процессами, происходящими в организме». Морфологически хрящевая межлобковая пластинка неоднородна — большая часть ее представлена гиалиновым хрящом, по периферии от межлобковой щели расположена зона фиброзного хряща. С возрастом гиалиновый хрящ вытесняется и в ряде случаев определяется в виде отдельных островков [8].
Половой и гендерный диморфизм структуры ЛС, а также возрастные изменения подтверждают последние литературные данные [9].
N. Lottering и M. S. Reynolds (2013 г.) констатируют возрастные изменения структуры и зон оссификации ЛС при его трехмерной КТ-реконструкции [10].
Патогенез изменений ЛС, в частности при беременности, нельзя назвать досконально изученным.
Некоторые изменения, например расширение, в литературе описаны достаточно подробно. При беременности происходит отечное пропитывание и разрыхление тканей в области сочленения, вследствие чего суставные концы лонных костей приобретают большую подвижность, чем до беременности [11]. Эту точку зрения поддерживают и авторитетные российские исследователи [4, 12, 13].
Вследствие разрыхления симфиза во время беременности полость в межлобковой хрящевой пластинке может увеличиться до значительных размеров, иногда с расхождением костей симфиза на 1–2 см. Некоторые авторы полагают, что это явление и у беременных можно рассматривать и с точки зрения нарушения обмена веществ, и трактовать как начальные стадии остеомаляции. Нарушения структуры и функции ЛС могут происходить под влиянием и других этиологических факторов (сифилис, tbc, желтуха, геморрагический диатез, артрит) [8].
Как один из основных факторов изменения сочленений таза во время беременности рассматривается влияние гормонов, в основном релаксина, однако прямой зависимости между степенью расширения ЛС, уровнями циркулирующих релаксинов и тазовой болью во время беременности не выявлено [14].
Специалисты по спортивной медицине полагают, что поражения симфиза — результат травмы связочного аппарата тазового кольца и мышц бедра и поясницы [15].
Существует теория мышечного спазма в генезе симфизиопатии, который может быть обусловлен нарушениями метаболизма кальция.
Методы диагностики
До недавнего времени «золотым стандартом» в диагностике изменений ЛС считались рентгенологические методы.
Во время беременности предпочтение отдается ультразвуковой диагностике ЛС (рис. 1). Магнитно-резонансная томография используется в основном в спортивной медицине. Преимуществами ультразвукового метода являются доступность, возможность оценить не только степень расхождения ЛС, но и, в отличие от рентгенологического метода, определить состояние мягких тканей, связочного аппарата.
Ультразвуковой метод исследования ЛС у беременных, предложенный в течение последних 20 лет рядом авторов для диагностики и прогноза при симфизиопатиях, в основном сводится к измерению ширины симфиза. Сам по себе этот показатель не отражает степень патологических изменений в симфизе, а также плохо или совсем не коррелирует с клиническими проявлениями и жалобами и не позволяет спрогнозировать самое грозное осложнение симфизита — расхождение или разрыв лона в родах. В результате проведенного исследования мы можем предложить новые ультразвуковые симптомы, отражающие структурные изменения ЛС при симфизите у беременных, перспективные в плане их использования для дифференциальной диагностики.
Материалы и методы
Обследовано 195 пациенток, разделенных на 3 основные группы:
1 группа — беременные и родильницы без клинических признаков дисфункции ЛС:
- 1А — при доношенном сроке беременности (n=30) — проведено однократное УЗИ ЛС;
- 1В — первобеременные женщины (n=27) — динамическое наблюдение;
- 1С — повторнородящие беременные женщины (n=30) — динамическое наблюдение;
- 1D — после родов (n=18).
2 группа — небеременные женщины фертильного возраста (n=30) без клинических проявлений патологии ЛС.
3 группа — 60 беременных с клиническими проявлениями симфизита.
При сагиттальном сканировании ЛС представляет собой овальное образование неоднородной структуры с четко выделяемым «ядром», включающим в себя гиперэхогенные и гипоэхогенные участки. По наружной поверхности хрящевого пояса в большинстве случаев удается дифференцировать по верхнему краю lig. pubicum superius, снизу — lig. arcuatum pubis, спереди — lig. fibrosum anterior и сзади — lig. fibrosum posterior (рис. 2).
При сравнении ультразвуковой картины с данными морфологических исследований можно предположить, что гипоэхогенный ободок симфиза представляет собой гиалиновую часть хрящевого диска, гиперэхогенное «ядро» — участки замещения фиброзным хрящом. В структуре хрящевого пояса могут обнаруживаться гиперэхогенные включения округлой или неправильной формы, единичные или сгруппированные — зоны оссификации (рис. 3). Линейные размеры ЛС у женщин при ультразвуковом исследовании представлены в таблице 1.
Как и другие исследователи, мы увидели, что во время беременности происходит увеличение ширины ЛС, при этом более значительно в верхних отделах хряща. Ширина симфиза в верхней трети у беременной женщины была в среднем в 1,45 раза больше, чем в нижней (1,23–1,70 раз).
Общая площадь ЛС в среднем в 1,96 (1,81–2,09) раза больше площади сечения «хрящевого ядра» лонного симфиза. Ширина симфиза в верхней трети в послеродовом периоде была в среднем в 1,31 раза больше, чем в нижней трети (1,07–1,51 раз).
При сравнении ультразвуковой картины симфиза в группах нерожавших (группа 1B) и повторнородящих (группа 1С) беременных женщин были выявлены следующие существенные особенности:
1) минимальный диастаз лонных костей в группах 1 °C и 1B достоверно не различался (5,4±1,3 (3,7–8,0) мм против 5,4±1,0 (3,8–8,2) мм; p=0,83);
2) максимальный диастаз в группах 1B и 1 °C также достоверно не различался (6,2±1,7 (3,5–10,0) мм против 4,5±9,0 (3,4–9,0) мм; p=0,76);
3) неровность (зазубренность) верхнего края лонной кости наблюдалась у 26% в группе 1B (87% в группе 1 °C);
4) визуализация «апофиза» у 33,3% в группе 1B (43,3% — в группе 1 °C);
5) единичные гиперэхогенные включения в структуре симфиза у 48% в 1B группе (у 93% — в группе 1 °C);
6) сгруппированные гиперэхогенные включения у 22% в группе 1B (40% — в группе 1 °C);
7) толщина верхней связки ЛС в группе 1B составила справа 3,8±1,02 мм, слева — 3,8±0,98 мм (p=0,98); в группе 1 °C — справа 4,2±1,0 мм, слева — 4,4±1,0 мм (p=0,46). Различие по толщине верхней связки между группами 1B и 1 °C было статистически не достоверно справа (p=0,20), но достоверно слева (p=0,04). При измерении верхней связки в середине над симфизом последняя утолщена у женщин группы 1 °C (7,8±1,7 мм против 6,6±1,5 мм) (p=0,01).
В качестве дополнительного метода исследования нами была изучена эхоплотность хрящевой межлобковой пластинки у женщин. Построение гистограмм плотности тканей ЛС у всех обследованных пациенток проводилось в одинаковых режимах сканирования. Проведено измерение эхоплотности межлобкового хрящевого диска в различных зонах. Достоверных различий плотности ткани внутри групп не выявлено. Результаты исследования представлены в таблице 2.
Таким образом, относительная эхографическая плотность фиброзного «ядра» ЛС выше плотности гиалинового хряща.
В результате исследования нами обнаружено, что к концу беременности ЛС претерпевает следующие изменения: умеренный диастаз лона относительно лона небеременных женщин, увеличение эхоплотности хрящевого диска — как гиалиновой, так и хрящевой части.
Наибольший интерес представляет исследование 3 группы — пациенток с клиническими проявлениями дисфункции ЛС во время беременности. У 60 беременных с разной степенью выраженности болевого синдрома и ограничения движения при традиционном обследовании достоверные отличия ширины ЛС от нормы, т. е. признаки расхождения лона, выявлены в 2 (3,3%) наблюдениях (рис. 4). Результаты измерений представлены в таблице 3.
Как видно из представленного материала, средние значения линейных размеров симфиза не имеют достоверных различий в разных клинических группах, за исключением ширины симфиза. В этом результаты исследования не противоречат ранее представленным литературным данным. Однако, даже при статистически достоверных показателях, разница ширины симфиза в норме и при патологии находится в пределах погрешности измерений, допустимых при использовании ультразвукового метода. Следовательно, данный метод исследования не отражает степени поражения тканей ЛС при так называемом «симфизите».
У всех пациенток с клиническими признаками дисфункции ЛС при сагиттальном сканировании хрящевого диска обнаружены изменения в структуре фиброзной части хрящевой межлобковой пластинки в виде неправильной формы очагов с гипо- и анэхогенной структурой. Для оценки эхографической картины были произведены измерение площади фиброзной части хрящевого диска, площади каждого очага с помощью функции обводки линейного контура, расчет суммарной площади измененных участков, измерение эхоплотности патологических зон (рис. 5). Средние значения эхоплотности очагов составили 64,5 (11–132) ед. при средней эхоплотности фиброзного «ядра» ЛС 126,6 ед. (52–187), выявлено очаговое снижение эхоплотности ткани фиброзного хряща от 2 до 4 раз по сравнению с нормальной эхокартиной (табл. 4). Использование функции гистограммы для оценки «эхоплотности» тканей более корректно и показательно, если сравнение уровня градации серого производится не между разными пациентками, а в пределах одного скана. Данное исследование показывает, что в основе нарушения функции ЛС во время беременности лежат морфологические изменения, связанные с течением самой беременности. Формирование гипоэхогенных зон в структуре фиброзного хряща связано, вероятно, с повышением гидрофильности тканей за счет воспалительных или аутоиммунных нарушений макроорганизма.
Выводы
Проведенное нами исследование показало, что для диагностики состояния ЛС во время беременности и своевременной оценки его дисфункции необходимо не только оценивать ширину симфиза, но и исследовать его внутреннюю структуру.
Гестационные изменения ЛС характеризуются умеренно выраженным расширением, повышением относительной эхоплотности фиброзной части хрящевого диска. Исследование выявило ряд отличительных особенностей строения симфиза у повторнородящих женщин, вероятно, связанных с предшествующими родами.
Клинические проявления дисфункции ЛС во всех случаях сопровождаются появлением неоднородности структуры, выделением в его структуре участков сниженной эхогенности. Своевременность диагностики морфологических изменений и оценка степени их выраженности позволят обеспечить благоприятный исход родов для матери и новорожденного.



Литература
- Robinson P. Musculoskeletal Ultrasound of the Adult Hip and Groin – Anatomy and Pathology // Proceeding of 2010 Annual Convention TSUM. 2010. P. 73–77
- Hansen A. et al. Postpartum pelvic pain-the «pelvic joint syndrome»: a follow-up study with special reference to diagnostic methods // Acta Obstet. Gynecol. Scand. 2005. Vol. 84(2). P. 170–176.
- Brandon C.J., Jacobson J.A. et al. Groin Pain Beyond the Hip: How Anatomy Predisposes to Injury as Visualized by Musculoskeletal Ultrasound and MRI // AJR. 2011. Vol. 197. P.1190–1197.
- Чернуха Е.А., Ананьев Е.В. Диагностика. Лечение и выбор метода родоразрешения при дисфункции лонного сочленения у беременных // Акушерство и гинекология. 2010. № 3. С. 65–69.
- Bjorklund K., Lindgren P.G., Bergstrom S., Ulmsten U. Sonographic assessment of symphyseal joint distention intra partum // Acta Obstet. Gynecol. Scand. 1997. Vol. 76 (3). P. 227–232.
- Dunk R.A., Langhoff-Roos J. Osteomyelitis of the pubic symphysis after spontaneous vaginal delivery // BMJ Case Reports. 2010. doi:10.1136/bcr.01.2010.2610.R1
- Синельников Р.Д. Атлас анатомии человека в 4-х т. 1996 Т. 1 1996 ISBN: 5-225-02722-9. М.: Издательство «Медицина», 232 с.
- Айзенберг М.Ф. Сочленение таза при беременности и в родах // Государственное медицинское издательство УССР. Киев, 1962. 110 с.
- Wink A.E. Pubic Symphyseal Age Estimation from Three-Dimensional Reconstructions of Pelvic CT Scans of Live Individuals.// J Forensic Sci. 2014 Feb 6. doi: 10.1111/1556-4029.12369
- Lottering N. Morphometric modelling of ageing in the human pubic symphysis: Sexual dimorphism in an Australian population.// Lottering N., Reynolds M.S., Macgregor D.M., Meredith M., Gregory L.S. Elsevier Ireland Ltd. All rights reserved. 2014. Vol.10.
- Schoellner C., Szoke N., Siegburg K. Pregnancy – associated symphysis damage from the ortopedic viewpoint – studis of the pubic symphysis in pregnancy, labor and post partum // Z. Orthop. Ihre Grenzgeb. 2001. Vol.139(5). P. 458–462.
- Ананьев Е.В. Оптимизация диагностики, тактики ведения беременности и родов при дисфункции лонного сочленения: автореф. дисс. к.м.н. М., 2012.16 с.
- Сергеева О.П. Состояние лонного сочленения при беременности и в послеродовом периоде: автореф. дисс. к.м.н. Казань, 2005.
- Bjoklund K., Bergstrom S., Nordstrom M.L., Ulmsten U. Symphyseal distention in relation to serum relaxin levels and pelvic pain in pregnancy //Actsa Obstet. Gynecol. Scand. 2000. Vol. 79(4). P. 269–275.
- Anderson J., Read J. Atlas of Imaging in Sports Medicine. 2007.
- Цит. по Read J. Groin disruption injury // https://www.sportsmedicineimaging.com/topics/groin-disruption-injury.
Лонное сочленение: норма и патология
В норме лонные кости соединяются друг с другом особым типом межкостных соединений — симфизом. Особенность этой структуры состоит в том, что она представляет собой хрящевую пластинку между двух костей. В этой пластинке имеется небольшая продольная полость, которая делает возможным незначительное смещение костей относительно друг друга.
Состояние лонного сочленения при беременности
Способность лонных костей к смещению играет важную роль в биомеханизме родов: при прохождении ребенка через родовые пути кости лона немного раздвигаются. Это позволяет в большинстве случаев избежать серьезных травм как у матери, так и у новорожденного ребенка. В норме перед родами даже отмечается некоторое размягчение хрящей лонного симфиза, что еще больше облегчает процесс родов.
Описание
Симфизит – это воспалительное поражение лонного симфиза, сопровождающееся расхождением лобковых костей.
Таз женщины имеет вид кольца, которое состоит из восьми частей (копчик, крестец, две седалищные кости, две лонные кости и две тазовые кости). Внизу живота, в его средней части располагаются две лонные кости, которые соединяются между собой фиброзной тканью (симфиз). В ходе беременности данная ткань становится гораздо мягче. Это необходимо для того, чтобы роды проходили нормально и не возникало сложностей при прохождении ребенка по родовым путям. Однако в некоторых случаях соединительная ткань может слишком растянуться и привести к патологической подвижности лонных костей, что сопровождается воспалительной реакцией. Это неприятная, но достаточно распространенная патология. Согласно статистике, симфизит у женщин возникает в 50% случаев при вынашивании беременности. Как правило, первые симптомы появляются на 7 – 8 месяце беременности, однако в тяжелых случаях они могут появиться и на 4 – 5 месяце.
Выделяют 3 степени тяжести симфизита:
- 1 степень, при которой кости лонного сочленения расходятся на 0,5 – 0,9 см;
- 2 степень характеризуется расхождением симфиза на 1,0 – 1,9 см;
- 3 степень, при которой расстояние между лобковыми костями составляет свыше 2,0 см.
На данный момент не удалось выяснить точные причины развития симфизита. Однако существуют две теории, которые объясняют, почему у женщин возникает сильное расхождение лобковых костей и почему в этой области развивается воспалительный процесс:
- дефицит кальция в организме (во время беременности женщина должна употреблять не меньше 1000 мг данного минерала в сутки);
- высокий уровень релаксина в организме (гормона, выделяемого женскими половыми железами и плацентой, приводящего к ослаблению связок).
Среди факторов, увеличивающих риск развития симфизита можно отметить:
- генетические патологии костной и соединительной тканей, а также суставов;
- нарушение выработки коллагена;
- малоподвижный образ жизни;
- многочисленные роды или повторные роды, которые состоялись спустя небольшой промежуток времени после предыдущих;
- травмы таза в анамнезе (часто выявляются у людей, занимающихся спортом);
- большая масса плода (более 4 кг);
- симфизит при предыдущих беременностях;
- большой набор массы тела во время беременности.
Нередко симфизит передается по наследству. Если у матери женщины была данная патология, то у дочки, скорее всего, она также появится в будущем.
Прогноз симфизита зависит от степени выраженности процесса и клинических проявлений. Если обнаружить заболевание на ранней стадии, то прогноз достаточно благоприятный. В случае диагностирования 2 и 3 степени симфизита, прогноз менее благоприятный, так как лечение занимает достаточно длительный промежуток времени. При отсутствии лечения последствия симфизита могут быть достаточно серьезными. К таким можно отнести разрыв лонного сочленения, в результате чего возникает невозможность ходить, стоять или просто поднимать ноги. Во избежание осложнений симфизита рекомендуется своевременно обратиться за помощью к врачу-акушеру.
Причины проблем с лонными костями
Область лонного сочленения у женщин весьма подвержена различным патологическим процессам, что приводит иногда к проблемам во время родов и после них. Все причины можно сгруппировать в несколько категорий:
- Наследственность — четко доказано, что риск симфизита и разрыва лонного сочленения у первородящих женщин в несколько раз выше, если их матери тоже страдали от этой проблемы.
- Гипокальциемия — у беременных женщин относительно большой процент кальция, поступающего с пищей, уходит на построение скелета плода. Этот факт, а также гормональные изменения, в результате которых ухудшается усвоение кальция суставами женщины, приводят к слабости лонного симфиза.
- Дефицит витамина D — особо заметна эта причина у женщин, вынашивающих беременность в осенне-зимний период, когда из-за недостатка солнечного света собственный витамин не вырабатывается.
- Эндокринные расстройства — болезни эндокринной системы могут стать причиной чрезмерного выделения кальция с мочой, что приводит к размягчению лонного симфиза.
Особенно тяжело приходится тем женщинам, у которых отмечается сочетание одновременно нескольких причин.
Где сделать УЗИ лонного сочленения в СПБ, цены
Современная и очень уютная клиника Диана в Санкт-Петербурге, приглашает беременных женщин и тех, у кого роды уже позади, пройти УЗИ симфиза в нашем медцентре. Обследование проводится с помощью нового УЗИ аппарата экспертного класса с датчиком доплера. Здесь же можно пройти все скрининги беременности, сделать УЗИ в формате 3 Д и 4 Д. Сдать без очереди любые анализы.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
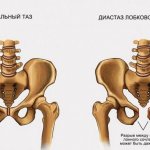
Расхождение и разрыв лонного сочленения
Самая частая патология со стороны опорно-двигательного аппарата у рожающих женщин представлена расхождением лонных костей. Это весьма неприятное явление, симптомами которого являются:
- Боль в области лобка, усиливающаяся при отведении бедра в сторону. Болевой синдром может быть незначительным, напоминая упомянутые уже позывы к мочеиспусканию, а может быть достаточно интенсивным, вынуждая женщину не двигаться. Боль может «стрелять» по внутренней поверхности бедра.
- Изменение походки — из-за неприятных ощущений женщина вынуждена идти семенящей «утиной» походкой.
- Ограничение подвижности ног — невозможно поднять ногу, лежа на спине.
- Симптом «щелчка» — при повороте торса или резком движении ногой ощущается щелчок в области лобка.
Особенности лечения
Терапия артроза лобкового сочленения состоит из консервативных мероприятий. Она направлена на купирование болевого синдрома и устранение причин патологии. Первым шагом в лечении является снижение нагрузки на суставы, для чего рекомендуется использовать бандаж. Врачи советуют исключить длительное нахождение в одной позе. Исходя из тяжести течения болезни, для 1 и 2 степени используют комплексную терапию:
- Применение медикаментозных препаратов включает в себя анальгетики, нестероидные противовоспалительные средства, витаминный комплекс, гормональные инъекции.
- Хондропротекторы используют для обновления хрящевой структуры.
- Лечебная физкультура проводится после наступления ремиссии.
- Мануальная и физиотерапия направлены на восстановление кровообращения и двигательной способности конечностей.
Проведение комплексной терапии должно проводиться под строгим контролем врача-ортопеда.
Вернуться к оглавлению
Оперативное лечение
Хирургическое вмешательство показано при запущенной 3 стадии артроза. Операция проводится после всестороннего медицинского обследования, подтверждающего характер разрушения и возможность проведения эндопротезирования. Функции опорно-двигательного аппарата восстанавливаются при проведении послеоперационных мероприятий:
- применение противовоспалительных средств;
- терапия антибиотиками;
- физиотерапевтические процедуры.
Боль в суставах доставляет не только неприятные ощущения, но и свидетельствует о наличии в организме патологий, которые могут привести к ограничению движений или полной обездвиженности. При возникновении даже слабых болевых проявлений в области лобка необходимо обратиться к специалисту. Ранняя диагностика и назначение корректной терапии поможет избежать необратимых последствий и предотвратит дальнейшее разрушение хряща лонного сочленения.
9836
Редкой, но довольно тяжелой патологией опорно-двигательного аппарата является артроз лонного сочленения (лобкового симфиза) — несиновиального полуподвижного соединения тазового кольца. Заболевание характеризуется болевым синдромом в области лобка и тазобедренных суставов, возникающим на фоне воспалительной реакции.
Дегенеративно-дистрофические изменения могут привести к ограничению подвижности нижних конечностей и снижению качества жизни.
Степени расхождения лонных костей
Связки лонного сочленения весьма пластичны и имеют хороший запас прочности. Оценить тяжесть состояния при расхождении можно лишь измерив расстояние, на которое отошли друг от друга лобковые кости. На основании этого критерия выделяют следующие степени расхождения лонного сочленения:
- Первая — ширина диастаза (промежутка между костями) находится в интервале от 0,5 до 1 см. Симптомы при этом слабо выражены, чаще всего не требуется никакого лечения — кости в дальнейшем восстановят свою исходную конфигурацию.
- Вторая — лобковые кости расходятся на 1-2 см, что сопровождается выраженной болезненностью и может осложнить роды и послеродовый период.
- Третья, или непосредственно разрыв лона, — расхождение превышает 2 см и может быть определено при ощупывании.
При второй и третьей степени расхождения лонного сочленения беременная женщина должна находится в условиях больницы, чтобы иметь возможность для получения квалифицированной медицинской помощи в любой момент.
Диагностика
Фото: uib.no
Диагностика начинается со сбора жалоб пациентки и анамнеза заболевания. После чего врач назначает спектр лабораторный и инструментальных обследования, результаты которых помогут выставить верный диагноз.
В первую очередь выполняются общие лабораторные анализы (общий анализ крови, общий анализ мочи и биохимический анализ крови), которые позволяют оценить общее состояние организма человека. При симфизите не наблюдается специфическое изменение показателей, характерное исключительно для данного заболевания. Поскольку одной из причин развития симфизита является нарушение кальциевого обмена, следует особое внимание уделить уровню кальция в крови.
При влагалищном исследовании с помощью гинекологического зеркала отмечается появление боли в области лонного симфиза. Пальпаторно выявить незначительное расхождение в симфизе невозможно, лишь при расстоянии между лобковыми костями более 2,0 см, что характерно для 3 степени тяжести симфизита, расхождение выявляется в виде ощущения под пальцами некоторого углубления на месте соединения лобковых костей.
Наиболее точные сведения по поводу расстояния между лобковыми костями дает ультразвуковое исследование лонного сочленения. Результаты исследования позволяют оценить не только степень тяжести заболевания, но также дает возможность выбрать способ родоразрешения.
В послеродовом периоде проводится рентгенологическое исследование тазовых костей. Назначение данного исследования помогает оценить расстояние между лобковыми костями, на основе чего можно сделать заключение о степени тяжести заболевания. Кроме того, рентгеновский снимок визуализирует смещение лобковых костей при их наличии. Смещение может быть в сторону или вверх/вниз по отношению друг к другу. Во время беременности использование данного метода диагностики запрещено.
Диагностические обследования необходимы для установления точного диагноза, который позволяет определиться с дальнейшей тактикой лечения.
Методы диагностики
Диагноз симфизит можно поставить лишь на основании типичных жалоб женщины. Для подтверждения его и для выявления расхождения с определением степени необходимо провести некоторые инструментальные исследования.
Самым доступным методом диагностики является УЗИ лонного сочленения. У небеременных женщин самым информативным способом диагностики будет рентгенография лонного сочленения после родов.
УЗИ лонного сочленения нужно делать для того, чтобы определить, нуждается женщина в госпитализации или же она может лечиться дома.
Диагностические мероприятия
В первую очередь проводится тщательный физикальный осмотр больного. Врач определяет чувствительность и тонус мышц того или иного участка, прибегая к пальпаторному методу диагностики. Важно отметить, что с помощью пальпации можно изучить лишь задние суставные отделы и только в случае малого количества подкожной клетчатки. Для постановки окончательного диагноза может быть назначено дополнительное обследование, включающее в себя:
- Биохимический анализ крови. На фоне артроза лонного сочленения отмечается повышение уровня СОЭ.
- Рентгенографию. Диагностическая процедура, позволяющая подтвердить или исключить травматическое поражение тазовых костей.
- МРТ, КТ. Эти методы инструментальной диагностики дают возможность обнаружить опухолевые образования.
- Трансвагинальное УЗИ (для женщин). Проводят для того, чтобы исключить патологии органов малого таза, которые могут сопровождаться болевым синдромом, локализующимся в области лобкового симфиза.
Возможные осложнения
При расхождении 1-2 степени лонного сочленения в большинстве случаев никаких последствий для женщины нет. При 3 степени существует риск тяжелых осложнений:
- разрыв мочевого пузыря;
- повреждение мочеиспускательного канала;
- травма клитора;
- перелом лобковых костей;
- кровоизлияние в область перелома.
У некоторых женщин может сформироваться артроз лонного сочленения. Обычно он возникает у многодетных женщин, у которых каждая беременность протекала с явлениями симфизита.
Все эти явления возникают в результате патологического смещения лобковых костей. Чтобы не допустить возникновения осложнений, необходимо своевременно выявить патологию и начать профилактические и лечебные мероприятия.
Клиническая картина
Дистрофические изменения в лонном сочленении не возникают спонтанно и без видимых причин. На первых порах человек может ощущать ноющую боль в лобковой области, отдающую в промежность. Болезненность, как правило, вызвана растяжением полусустава и увеличением амплитуды движений.
Неприятные ощущения усиливаются во время ходьбы, а также при подъеме по лестнице.
По мере прогрессирования патологического процесса артралгия становится все более выраженной. В горизонтальном положении, когда человек лежит на спине, симптомы немного стихают. Увеличение расстояния между лобковыми костями доставляет нестерпимую боль в районе поясницы и крестца. В лонном симфизе слышен характерный щелчок, развивается хромота. Симптоматика заболевания костно-суставной системы будет варьироваться в зависимости от его стадии:
- Первая. Образуются краевые костные наросты, тонус мышечных волокон сохранен. Приступы слабой боли возникают лишь при физической нагрузке или в момент интенсивных движений.
- Вторая. При артрозе лонного сочленения 2 стадии болевые ощущения, распространяющиеся на пах и область бедер, присутствуют даже в состоянии покоя. Смещенные суставные сегменты вызывают скованность тазобедренного сустава, обильно образуются остеофиты.
- Третья. Человек жалуется на постоянную резкую боль и дискомфорт, функции движения существенно ограничены. Сухожильное соединение, находящееся между лобковыми костями, сокращается, что провоцирует изменение походки.
Методы лечения
Лечится эта патология консервативно, то есть не проводят никаких операций. Исключение — осложненный разрыв лонного сочленения при повреждении соседних органов.
Задача лечения состоит в стабилизации лобных костей, что позволяет симфизу срастись. Лечение всегда длительное — не менее 1-2 месяцев даже в простых случаях, а в тяжелых оно может длиться и полгода.
Лечение расхождения и разрыва лобкового симфиза
Лечебные мероприятия заключаются в следующем:
- Ограничение двигательной активности — на протяжении 1-2 недель больной вообще не рекомендуется двигаться при разрыве симфиза.
- Лечение положением — пациентку можно разместить в ортопедическом гамаке, который способствует сдвижению лобных костей.
- Тугое бинтование таза или ношение специального симфизного бандажа.
- Физиотерапия: электрофорез с местными анестетиками уменьшает выраженность боли.
- Прием витаминных комплексов с повышенным содержанием кальция ускоряет процесс заживления.
У беременных лечение расхождения лекарствами весьма затруднительно — они могут оказать неблагоприятное воздействие на ребенка, поэтому терапия ограничивается вышеуказанными методами. Родившим женщинам для облегчения болевого синдрома можно принимать обезболивающие препараты, но только после консультации с акушером и ортопедом.
Упражнения, облегчающие боль
Уменьшить боль при симфизите можно с помощью некоторых упражнений из арсенала лечебной физкультуры. Полностью убрать болевой синдром они не смогут, но значительно облегчат общее состояние.
Поза «кошки». Пациентка должна встать на колени и локти, после чего нужно максимально выгнуть спину дугой (как разозлившаяся кошка). При этом следует как можно сильнее напрягать мышцы пресса и таза. Упражнение повторяется 5-10 раз, после чего можно отдохнуть. В день выполняется по 5-7 подходов. Это упражнение подходит для беременных на ранних сроках уже родившим женщинам; на поздних сроках выполнение его затруднительно.
Упражнение Кегеля — задача состоит в напряжении мышц тазового дна. Необходимо имитировать прерывание струи мочи во время мочеиспускания. Упражнение отличается относительной простотой, его можно выполнять в любое время.
Терапевтические методы
Лечение артроза лобкового сочленения обязательно должно носить комплексный характер. Главная его задача — это устранение этиологических факторов. Первое, что врач рекомендует сделать больному, — снизить нагрузку на проблемные суставы, для чего нужно исключить длительное пребывание в одной позе и обзавестись фиксирующим бандажом. Консервативная терапия подразумевает применение следующих фармацевтических средств:
- Нестероидные противовоспалительные препараты. Облегчают состояние пациента, однако отличаются исключительно симптоматическим эффектом.
- Гормональные препараты. Назначают при ярко выраженном болевом синдроме. Не рекомендуется использовать длительное время.
- Хондопротекторы. Оказывают целенаправленное действие на пораженную хрящевую ткань, способствуя ее регенерации.
- Миорелаксанты. Снимают мышечное напряжение и уменьшают боль.
- Сосудорасширяющие средства. Призваны улучшать кровообращение в тканях, благодаря чему суставы получают больше питательных веществ.
Для активизации обменных процессов в лонном сочленении полезны физиотерапия, массаж, акупунктура. Комплекс гимнастических упражнений прекрасно помогает наладить подвижность суставов, восстановить кровообращение и укрепить мышечные волокна. Для каждого пациента разрабатывается индивидуальная программа занятий, учитывающая стадию заболевания и степень повреждений в сочленении.
Операция показана при запущенной форме артроза, когда традиционные методы лечения оказываются бессильными. Эндопротезирование проводят после всестороннего клинического обследования, которое подтверждает необратимый характер разрушения.
Профилактика симфизита
Профилактикой должны быть озабочены все женщины, но в большей степени это касается группы риска, когда имеются все причины для возникновения симфизита и разрыва лонного сочленения.
Ни один врач не сможет гарантировать забеременевшей женщине, что у нее не будет симфизита. Уменьшить вероятность этой патологии можно, следуя простым рекомендациям:
- Полноценное питание на протяжении всего периода вынашивания ребенка. Диета должна быть обогащена белками и кальцием.
- Прием витаминных комплексов и микроэлементов по показаниям.
- Регулярное прохождение УЗИ для оценки предполагаемого веса ребенка.
- Своевременное лечение любых сопутствующих заболеваний.
- Недопущение набора избыточного веса.
Если на фоне всех профилактических мероприятий все же появилась боль в области лобка, то не стоит затягивать — нужно сразу обратиться к врачу за консультацией. Раннее начало лечения значительно улучшает прогноз и снижает вероятность возникновения осложнений.
Возможные осложнения и меры профилактики
Рассматривая типичные клинические проявления заболевания, нельзя обойти стороной потенциально опасные последствия повреждения лобкового симфиза. К ним относят:
- повреждение мочевого пузыря, половых органов, прямой кишки;
- нарушения неврологического характера (радикулит, парестезии, гипотрофию мышц);
- внутреннее или забрюшинное кровотечение;
- инфекционное поражение сочленения и окружающих тканей (остеомиелит, тромбофлебит);
- нарушение походки, хромоту;
- трудности с родами.
- повреждение мочевого пузыря, половых органов, прямой кишки;
- нарушения неврологического характера (радикулит, парестезии, гипотрофию мышц);
- внутреннее или забрюшинное кровотечение;
- инфекционное поражение сочленения и окружающих тканей (остеомиелит, тромбофлебит);
- нарушение походки, хромоту;
- трудности с родами.
Для профилактики заболевания, связанного с беременностью, следует с особой тщательностью планировать рождение ребенка. Будущая мама должна принимать специально разработанные витаминные комплексы, укрепляющие как общий иммунитет, так и суставы.
Предотвратить артроз помогут простые упражнения, с помощью которых можно укрепить мышцы спины, живота и ягодиц. Не будут лишними воздушные и солнечные ванны. Свежий воздух и ультрафиолетовое излучение способствуют активному продуцированию витамина D, столь необходимого для всасывания кальция и фосфора в тонком кишечнике.
Нужно бороться с лишним весом, наладить режим дня, отказаться от вредных привычек. Люди, которые занимаются спортом на профессиональном уровне, должны использовать специальный бандаж или ортез для тазобедренного сустава и стараться ограничивать нагрузку на больное сочленение.
Суставная боль не только отбирает жизненные силы, но и свидетельствует о наличии в организме нарушений, которые могут обернуться скованностью соединений костей скелета или вовсе тотальным обездвиживанием.
При возникновении даже малейшего дискомфорта в лобковой области необходимо показаться врачу.
Методы своевременной диагностики и назначение адекватной терапии позволят избежать тяжелых осложнений и предотвратят дальнейшее разрушение хрящевой ткани лонного сочленения.
Время на прочтение: 10 минутКомментарииФото: ainridzuan.com
Причины симфизиопатии
Далеко не у всех беременных возникают выраженные изменения в лобковом симфизе и боли. К этому предрасполагают определенные факторы.
- Наследственность
Считается, что риск расхождения симфиза больше, если у ближайших родственниц во время беременности были подобные проблемы
- Особенности соединительной ткани
Врожденная слабость связок и соединительной ткани в целом — это довольно спорный вопрос в медицине. Такое состояние диагностируется гораздо чаще, чем есть на самом деле. У детей с этой особенностью чаще возникают вывихи и подвывихи, могут быть проблемы с клапанами сердца, опущение почек и других органов, гипермобильность суставов. При беременности женщины с дисплазией соединительной ткани могут испытывать больший дискомфорт в районе связок.
- Кальциевая недостаточность и дефицит витамина Д
Часто, хотя далеко не во всех случаях, именно недостаток кальция ведет к излишнему размягчению симфиза. На этот фактор могут указывать ломкость волос, расслаивание ногтей, переломы у беременных.
- Заболевания почек
Считается, что болезни почек (например, пиелонефрит), приводят к усиленному выведению белка и минералов из организма вместе с мочой. Это способствует более интенсивному размягчению и расхождению симфиза.
- Травмы таза в прошлом
- Многократные роды
Что такое симфизит?
Дословно симфизит при беременности– это воспаление лонного сочленения. Оно встречается не так уж часто. В период ожидания малыша правильнее употреблять термин «симфизиопатия».
- Он означает излишнее размягчение хряща, увеличение расстояния между костями более 0,5см.
- У небеременной женщины расстояние между лонными костями составляет примерно 0,2 см.
- В возрасте 18-20 лет оно может быть несколько увеличено (до 0,6см), затем постепенно уменьшается.
Если в момент родов лонные кости все же расходятся, порой с разрывом симфиза, это называют симфизиолизом. Порой в месте их расхождения начинается воспалительный процесс. Эти и есть симфизит.