Общее описание
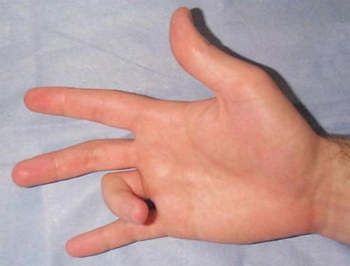

Синдром щелкающего пальца — это достаточно распространенная патология кистей рук, проявляющаяся болезненной блокировкой в согнутом состоянии одного или нескольких пальцев. От данного недуга, как правило, страдают женщины зрелого возраста. Чаще блокируется большой палец.
Непосредственная причина — сужение сухожильного влагалища в области кольцевидной связки с ближней стороны основного сустава пальца либо утолщение сухожилий. Этому способствуют:
- генетическая детерминация;
- системные заболевания соединительной ткани;
- патология обмена веществ;
- перенапряжение пальцев рук в условиях трудовой деятельности.
Описание и механизм развития болезни
В норме связка незначительно сокращается и растягивается. В структуре сустава присутствует специальный канал, где она и располагается. Также у здорового человека вырабатывается синовиальная жидкость, которая препятствует трению костей, связок и сухожилий при движении. При повышенной нагрузке на пальцы рук или ног она может воспаляться, что сопровождается болезненными ощущениями. Происходит увеличение ее в объеме, а при сгибании и разгибании пальца она трется о кости. Синовиальная жидкость начинает вырабатываться в меньшем объеме, и воспаление прогрессирует. Наблюдается также сужение просвета канала (стенозирование), из-за чего палец не может выполнять привычные движения.
Лечение щелкающего пальца
В начальной стадии заболевания проводится иммобилизация кисти съемным гипсовым лангетом, купирование болевого синдрома и воспаления, физиопроцедуры. В последующем возможно подкожное рассечение кольцевидной связки, позволяющее пациенту свободно сгибать и разгибать палец. Операция проводится под местной анестезией в амбулаторных условиях.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
Основные лекарственные препараты: «Кеторол», «Кетанов», «Кеторолак».


Препараты с содержанием кеторолака трометимина с анальгезирующим действием.
Дозировка и рекомендации по применению
1. Таблетки
При отсутствии выраженного болевого синдрома: вовнутрь один раз 10 мг.
При наличии выраженного болевого синдрома: вовнутрь до 4-х раз в сутки по 10 мг.
При переходе на внутренний прием с парентерального введения учитывать следующие рекомендации по дозировке. В день перехода:
- Препарат в таблетках — до 30 мг.
- Препарат в обеих лекарственных формах:
| Возрастная категория | Максимальная дозировка |
| от 16 до 65 лет | не более 90 мг |
| старше 65 лет | не более 60 мг* |
* Идентична также для пациентов с нарушением функции почек.
2. Раствор
Вводить раствор (кеторолак) — внутривенно или внутримышечно. Дозировка соответствует интенсивности боли. При сильных болевых ощущениях дополнительно назначаются анальгетики опоидные (в небольшом количестве).
| Возраст | Вес | Введение препарата | Дозировка |
| от 16 до 64 лет | > 50 кг | внутримышечно | разовый прием с перроральным: не более 60 мг; суточный прием: раз в 6 часов по 40 мг. |
| от 16 до 64 лет | > 50 кг | внутривенно | разовый прием с перроральным: 30 мг; максимальная дозировка за 5 суток: 15 доз. |
| * от 16 до 64 лет | <� 50 кг | внутримышечно | разовый прием с перроральным: не более 30 мг; суточный прием: раз в 6 часов по 15 мг; максимальная дозировка за 5 суток: 20 доз. |
| * от 16 до 64 лет | <� 50 кг | внутривенно | суточный прием: раз в 6 часов по 15 мг; максимальная дозировка за 5 суток: 20 доз. |
* К этой группе относятся пациенты с хронической почечной недостаточностью.
При любом способе введения препарата (внутривенно или внутримышечно) максимальная дозировка для пациентов старше 65 лет, больных хронической почечной недостаточностью и людей с весом мене 50 кг составляет 60 мг (в сутки). Пациентам непожилого возраста с весом более 50 килограммов рекомендована доза в 90 мг (в сутки). Курс лечения (5 суток) не должен быть увеличен.
Введение препарата
- Внутримышечная инъекция: глубокое введение препарата в мышцу. Процедура должна проводиться медленно.
- Внутривенная инъекция: медленное введение. Время проведения процедуры: не менее 15 секунд.
Результаты лечения
- снижение интенсивности боли;
- уменьшение воспалительных процессов;
- общая терапия на снижение симптоматических проявлений.
Препараты не влияют на прогрессирование заболевания.
Диагностика
Диагноз устанавливается на основании характерных симптомов заболевания и подтверждается данными обследования:
- лабораторными анализами – выявляют наличие воспалительного процесса, наличие или отсутствие инфекции, антител к возбудителям инфекции, ревматоидного фактора;
- рентгенография – выявляет костные изменения в суставах;
- УЗИ – наличие повышенного объема экссудата в суставной полости – признак активного воспалительного процесса;
- МРТ – изменения в мягких суставных и околосуставных тканях.
Без дополнительных методов обследования установить правильный диагноз (а значит, и назначить адекватное лечение) невозможно. Поэтому при появлении болей в мелких суставчиках пальцев рук нужно как можно раньше обращаться к врачу.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 3.5 | 4 | 4 | 4 | 4 | 0 | 0 | 3.5 | 4 | 4 | 4 | 4 |
Причины хруста
Появление суставного хруста чаще всего беспокоит во время физической нагрузки. Такой симптом требует обязательного обращения к врачу для выявления причины и последующего лечения.
Основные причины хруста в локтевом суставе:
- Травмы и повреждения механического характера. При травмировании сустава может повредиться соединительная ткань. Кости страдают от трещин и переломов.
- В синовиальной сумке развивается воспаление. В результате локоть отекает, локально повышается температура. Такие симптомы проявляются при бурсите, артрите, локтевом эпикондилите.
- Из-за нарушения обменных процессов изменяется структура хрящевой ткани. Если своевременно не обратиться за врачебной помощью, то на суставе образуются наросты, наступает ограниченность движения.
- Артроз. Суставная патология развивается на фоне травм и воспалительных процессов, из-за истончения хрящевой ткани и возрастных изменений, происходящих в организме. Толчком к развитию артроза может быть уменьшение количества синовиальной жидкости. Человек не может выполнять обычные движения рукой.
Если появились щелчки в локтевом суставе, и при любом движении слышится в суставном сгибе хруст, нужно скорее записаться на прием к врачу и пройти диагностическое обследование.
- Локоть опух и горячий: возможные причины и особенности лечения
Хруст при разгибании
Хруст в локтевом суставе при разгибании может быть симптомом различных серьезных патологий.
К суставным патологиям, вызывающим хруст в сочленении колена или руки, относится воспаления мягких тканей. Увеличение количества синовиальной жидкости также приводит к хрусту и щелчкам.
Старение организма служит провоцирующим фактором. В пожилом возрасте люди часто страдают различными патологиями. Это подагра, сахарный диабет, лишний вес. Когда к заболеваниям присоединяются структурные изменения, происходящие в суставах, то появляется щелчок не только в локтях, но и в других сложных сочленениях.
Выявить причину явления может врач после проведения комплексного диагностического обследования и детального опроса пациента.
Хрустит при отжиманиях
Выделяют следующие физиологические факторы, вызывающие треск при отжиманиях, и возникающего во время спортивных тренировок или физической работы:
- в синовиальной сумке скапливается большое количество воздушных пузырьков. Когда пузырьки лопаются, то щелкает локоть при разгибании и слышится треск;
- нестабильность сустава, при которой возникает повышенная подвижность сочленения;
- в пожилом возрасте изнашивается хрящевая ткань.
Основными причинами суставного скрипа, при сгибании, отжиманиях и других движениях, остаются травма сустава и высокая нагрузка на мышцы и хрящи.
Физиологические и патологические причины
Локоть щелкает, болит, может хрустеть, как по физиологическим, так и по патологическим причинам. Симптоматика может дополняться другими признаками, к примеру, боль сопровождается припухлостью.
Пациент жалуется, что болит рука, щелкает в локте, если сгибать конечность и в случае отжимания. Симптом характерен для многих заболеваний, поэтому для уточнения диагноза необходимо пройти диагностическое обследование.
Чтобы выявить, почему болит рука, возникает хруст при отжимании и других движениях, когда нужно разгибать руку, проводят обследование, состоящее из следующих процедур:
- Почему в колене возникает хруст и боль, лечение и профилактика этих явлений
- Опрос пациента о предполагаемых причинах суставного хруста.
- Пальпация руки в области локтя.
- Рентгенографическое обследование. Снимок позволяет исключить переломы, растяжения и другие виды травм, а также выяснить почему болит сустав.
- УЗИ. С помощью методики определяется состояние внутренних суставных тканей.
При необходимости назначается МРТ, чтобы рассмотреть состояние всех суставных тканей.
Как лечить стенозирующий лигаментит?
Лечение стенозирующих лигаментитов тыльной поперечной связки лучезапястного сустава начинают с консервативных методов.
Проводят иммобилизацию кисти гипсовыми, эмалитиновимы шинами и рекомендуют физиотерапевтические методы лечения:
- электрофорез кальция с новокаином,
- фонофорез гидрокортизона,
- магнитотерапия,
- озокерит,
- аппликации грязевые и парафиновые,
- компрессы с 30% раствором димексида с предварительным нанесением гепариновой, гидрокортизоновой мазей, фуразолидона.
При отсутствии длительного эффекта от консервативного лечения или при частых рецидивах заболевания показано оперативное вмешательство, которое выполняют под местной инфильтрационной анестезией:
- выполняется дугообразный разрез кожи и подкожной жировой клетчатки,
- в центре оказывается верхушка шиловидного отростка лучевой кости, края раны расширяют крючками,
- открывается утолщенная часть тыльной связки, которая по цвету и консистенции напоминает хрящевую ткань,
- сухожилия с обеих сторон связки обычного вида, цвета, консистенции, при длительном течении заболевания связки могут быть несколько утолщенными,
- в связку вводят раствор новокаина и подводят желобоватый зонд, по которому ее пересекают и края канала сразу же расходятся,
- пациента просят пошевелить первым пальцем кисти — удостоверяются в отсутствии спаек и в полном выделении сухожилия,
- проводится тщательный гемостаз,
- фасцию над пересеченной связкой сшивают и рану послойно зашивают,
- зашивать нужно осторожно, чтобы в шов не попала поверхностная веточка лучевого нерва,
- затем шов обрабатывается раствором йода, накладывается асептическая повязка и ладонная шина (гипсовая, эмалитиновая).
Лечение стенозирующего лигаментита кольцевой связки кисти обычно консервативное, обычно аналогичное тому, что выполняется при лигаментите тыльной поперечной связки лучезапястного сустава. В случае неэффективности консервативного лечения или при частых рецидивах показано оперативное лечение. Последнее обеспечивает надежное и быстрое выздоровление. Операцию выполняют под местной инфильтрационной анестезией 0,5% раствором новокаина или 1% раствором лидокаина:
- вскрытие длиной 2 см делают над пястно-фаланговым суставом по ладонной поверхности,
- крючками расширяют рану,
- выделяют кольцевую связку и осторожно ее пересекают, не травмируя сухожилий,
- пациента просят пошевелить пальцем — так удостоверяются в отсутствии спаек сухожилия, его свободных движениях, исчезновении щелчка или пружинистости,
- выполняют тщательный гемостаз, рану послойно зашивают.
На вторые сутки после операции назначают комплекс лечебной физкультуры.
Снятие швов выполняется на 12-й день после операции.
Возможные симптомы
Если причина симптома – воспалительный процесс, то локоть может стать отечным.
В случае хруста, вызванного травмой, воспалением или другим патологическим процессом, при разгибании в суставе появляется боль. Она усиливается при выполнении силовых нагрузок, например, при отжиманиях. Локоть может быть горячий на ощупь, болезненный, присутствует отек. При этом значительно уменьшается амплитуда движений конечностью.
Если у человека хрустят локти, ему обязательно нужно обратиться к врачу и пройти ряд исследований.
Лечение стенозирующего лигаментита в домашних условиях
Заболевания сказываются на качестве жизни больного, иногда нарушают его работоспособность. В то же время они не представляют прямой угрозы для здоровья или жизни. Обратиться к профильному специалисту необходимо для устранения дефекта, для чего применяются физиотерапевтические или хирургические методы.
Госпитализация обычно не проводится, даже операция может быть выполнена в условиях дневного стационара.
В домашних условиях пациенту необходимо следовать всем предписаниям лечащего врача и минимизировать нагрузку на ослабленные связки. На протяжении назначенного периода лечения важно полностью избавить кисть от нагрузок. Никакие работы, которые связываются с длительным напряжением кистевой части руки, не должны выполняться. Это относится и к выполнению бытовых хлопот, и к занятиям, требующим нагрузки на мелкую моторику пальцев (вышивание, перебирание мелких деталей, вязание). От соблюдения принципа полного покоя зависит скорость лечения.
Профилактические рекомендации
Чтобы избежать заболеваний сустава и хруста в нем, важно не слишком нагружать его физическими упражнениями, а перед спортивными занятиями обязательно делать разминку. Если локоть не хрустит ЛФК будет полезна, главное выполнять упражнения правильно и умеренно. Кроме этого, рекомендуется употреблять витамины и микроэлементы с целью профилактики дефицитных состояний.
Список литературы:
- https://lechisustavv.ru/zabolevaniya-loktevogo-sustava/8586-hrusta-v-loktevom-sustave.html
- https://sustavec.ru/lokot/hrustit-lokot-vozmozhnye-prichiny/
- https://etosustav.ru/travmirovanie/shelchek/hrust-v-loktevom-sustave.html
- https://www.consmed.ru/artrolog/view/169023/
Причины хруста в локтевом суставе
Механизмы, способные вызвать этот процесс, разделяются на физиологические, то есть не свидетельствующие о какой-то болезни или другой проблеме, и патологические, вызванные определенного рода заболеваниями сустава. Наиболее частой причиной хруста является травма. Она представляет собой разрыв или растяжение сухожилий или повреждение мышц. Щелчки вызываются также переломами одной из костей, составляющих сустав. Боль и хруст часто провоцирует длительная нагрузка на верхнюю конечность. Таким нагрузкам подвержены спортсмены и люди, занятые физическим трудом. Вызвать подобного рода симптомы может воспаление мягких тканей сустава или синовиальной сумки. Кроме этого, причины хруста кроются в образовании остеофитов — патологических разрастаний костной ткани, а также могут быть признаком развития артроза.
Среди физиологических причин хруста в локтевом суставе выделяют такие:
- накопление воздуха в суставной сумке в виде пузырьков и их лопание;
- повышенная подвижность в суставе;
- возрастное изнашивание хрящевой ткани.





