Остеопатическая коррекция в лечении сколиоза у детей
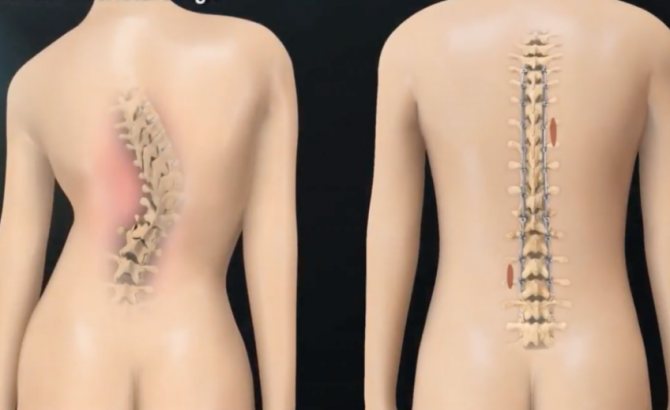
При сколиозе происходит искривление позвоночника различной степени выраженности, позвонки изменяют форму. Проблема не ограничивается эстетической стороной, последствиями сколиоза может стать ряд достаточно серьёзных заболеваний, влияющих на весь организм в целом. Важно вовремя обнаружить начинающийся патологический процесс и провести лечение в детском возрасте, так как позвоночник взрослого человека трудно поддается коррекции.
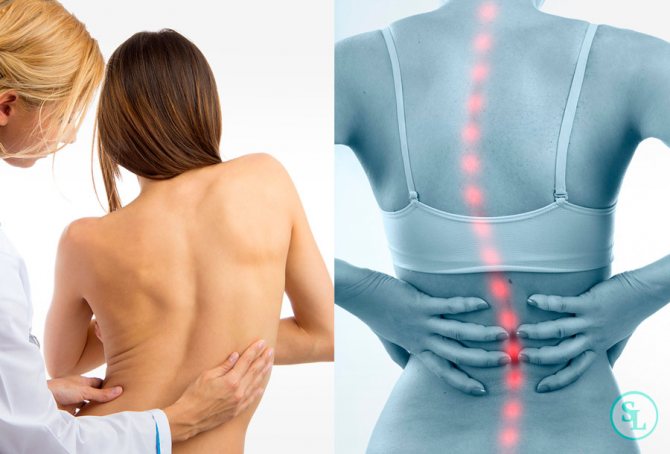
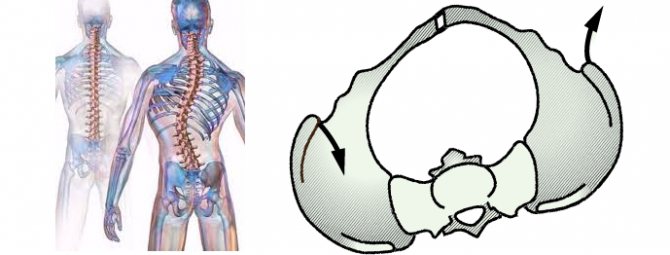
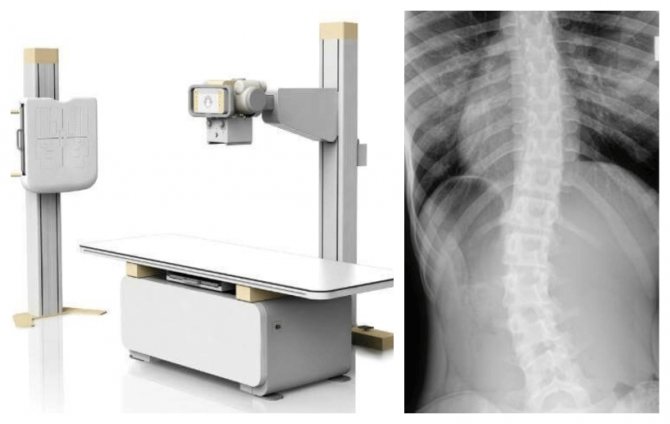
Сколиоз — это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.


Записаться на прием Мясоедов Илья Глебович Врач остеопат-невролог Специалист принимает: — новорожденных и детей — взрослых — беременных женщин — спортсменов Отзывы Консультация от 2200 руб.
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
Что такое сколиоз?
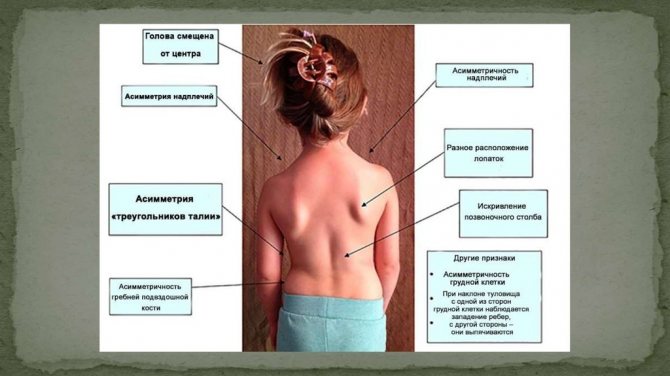
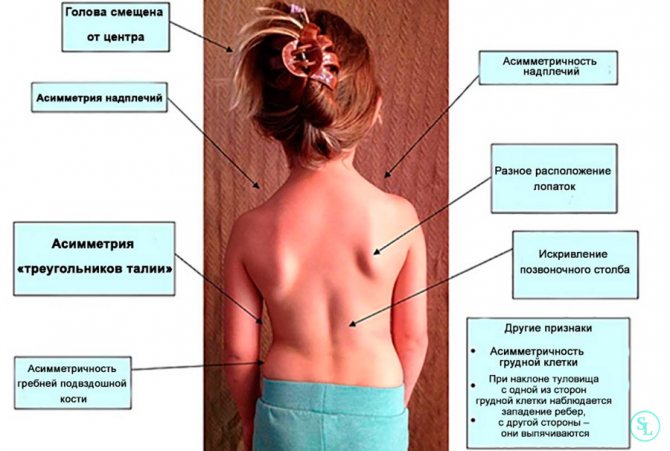
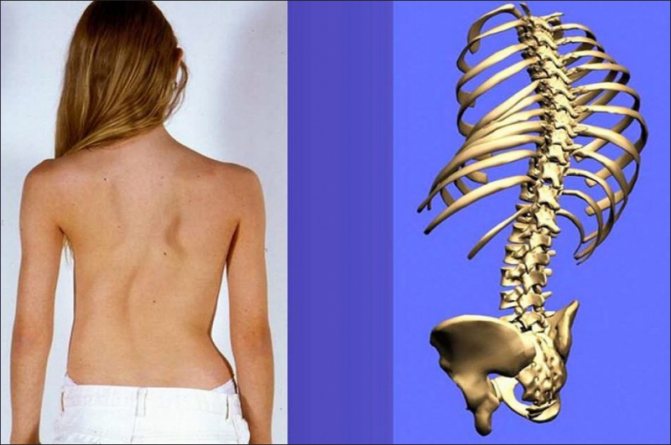
Сколиоз представляет собой искривление позвоночного столба влево либо вправо относительно собственной оси. По сути, это асимметрия всего тела: искривленный позвоночник, выступающие ребра или лопатка. В большинстве случаев диагностируются сколиозы поясничного и грудного отделов позвоночника.
Иногда сколиоз путают с обыкновенной сутулостью (кифозом), хотя эти нарушения осанки являются абсолютно разными. Справедливости ради стоит отметить, что иногда кифоз усугубляется сколиозом и возникает кифосколиоз. Но, в целом, сколиоз и кифоз являются разными заболеваниями, и рассматривать их нужно отдельно друг от друга.
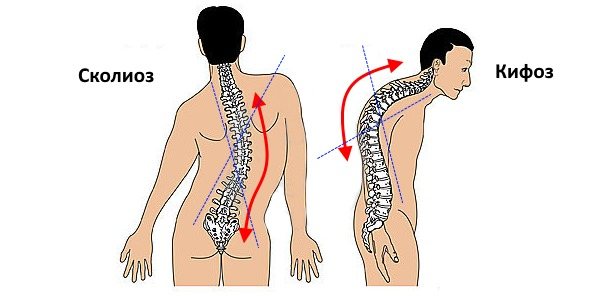


Часто сколиоз путают с кифозом, что крайне неправильно
Причины и проявления врожденного сколиоза.
Когда патология возникает во внутриутробном периоде, сколиоз называют врожденным.
Врожденный сколиоз – основой его происхождения являются аномалии развития позвоночника и ребер (добавочные, клиновидные позвонки и полупозвонки, синостозы остистых отростков, добавочные ребра), дисплазия пояснично-кретцового отдела позвоночника, определяющая понятие «диспластический сколиоз».
В данном случае предупредить его невозможно, но своевременно проведенная коррекция помогает остановить дальнейшее развитие сколиоза. Обычно диагностируется только тогда, когда становятся очевидными визуальные проявления:
- Асимметричное расположение конечностей
- Неправильная форма спины
- Признаки вегетососудистой дистонии
- Астенический тип телосложения
Инфантильный сколиоз — разновидность идиопатического сколиоза. Инфантильная форма развивается у ребенка в возрасте до 2 лет и у 9 пациентов из 10 исчезает сам по себе, спонтанно и без лечения. Патологию считают самым редким видом сколиоза.
Диагностика заболевания
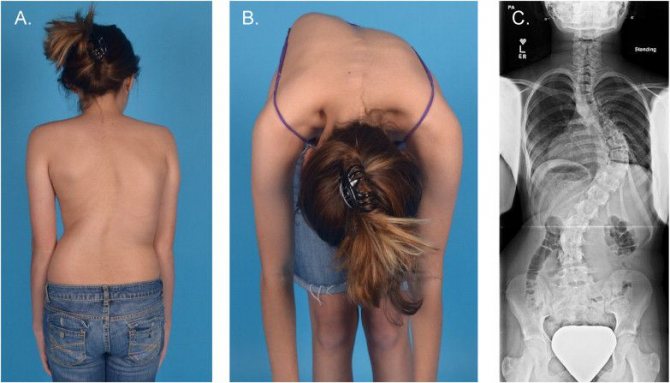
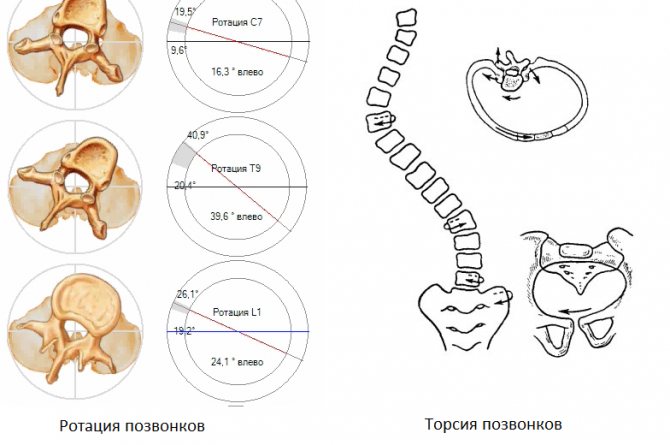
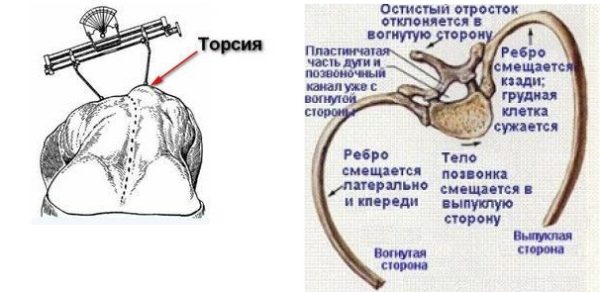
При первичном осмотре врач может примерно определить наличие торсии по степени выраженности деформации спины, но для точного диагноза и оценки состояния позвоночника необходимы другие, более точные исследования. Есть несколько способов определить степень торсионной деформации.
Таблица. Методы анализа торсии позвонков
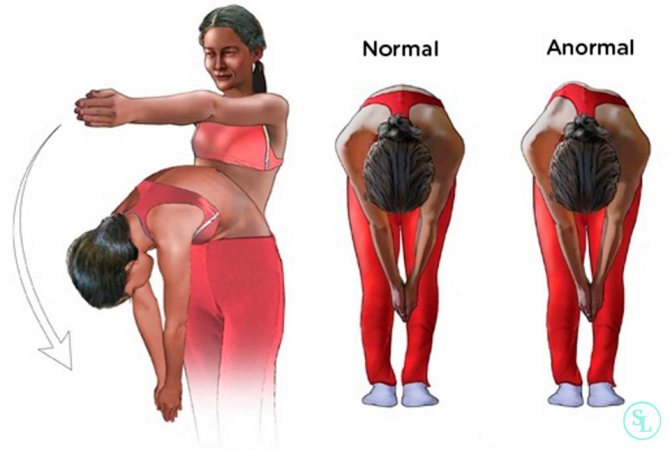
Является наиболее простым и доступным, но недостаточно информативным. Проводится при первичном осмотре. Пациента просят раздеться до пояса, стать ровно и наклонить туловище вперед. Затем врач измеряет высоту реберного горба и расстояние от горизонтальной линии до остистого отростка.
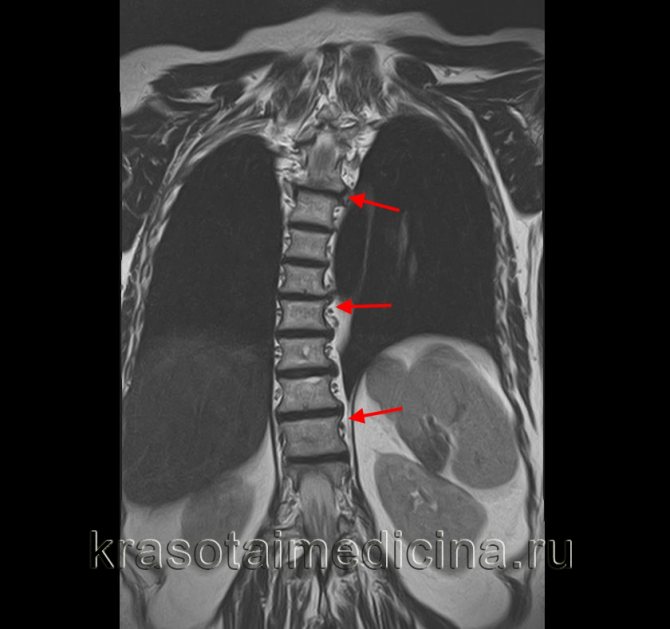
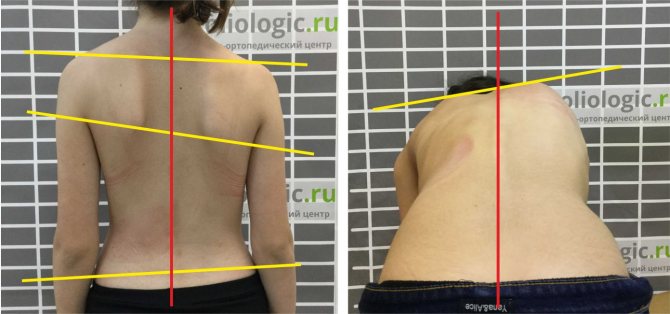
Осуществляется при помощи рентгеновских снимков в передне-задней проекции. Врач проводит вертикальную линию на изображении через вершины остистых отростков и оценивает удаленность от задней связки в разных отделах позвоночника. Чем меньше измеряемое расстояние, тем выше показатели торсионных изменений. Метод не применяется при врожденных аномалиях развития, когда у позвонка полностью или частично отсутствуют дужки.
Точный и безопасный метод. Обследование пациента осуществляется бесконтактно, с помощью оптического оборудования. Снимок спины обрабатывается компьютерной программой, которая анализирует форму позвоночника в разных плоскостях, выявляя малейшие отклонения и прогнозируя дальнейшее развитие деформаций.
На ранних стадиях выявить торсию помогают такие виды исследований, как МРТ и КТ. Послойные снимки четко отображают все изменения в структуре позвонков и окружающих их тканей. А измерить величину деформации можно с помощью аппарата Шультесса, который показывает отклонение от оси в градусах. Для этого больного просят наклониться вперед, аппарат ставят ему на спину в области реберного горба, фиксируют показания стрелки.


Причины приобретённого сколиоза
Приобретенный сколиоз у детей развивается после рождения. Существует много причин, которые могут способствовать его развитию.
Наиболее часто встречающиеся причины:
- Различные травмы, в т.ч. внутриутробные и родовые повреждения;
- Разная длина ног;
- Ассиметричные и не адекватные физические нагрузки;
- Продолжительное сидение в неправильной позе за уроками и при использовании гаджетов;
- Пассивный образ жизни и отсутствие необходимых физических нагрузок;
- Сколиоз у детей школьного возраста может развиться вследствие неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече;
- Дефицит витамина Д и ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- Наличие лишнего веса; недостаточно развитые (слабые) мышцы спины;
- Удар в область позвоночника;
- Опухоли;
Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Методы лечения
Консервативные методы лечения
Часть пациентов может лечиться консервативно, а другим требуется только хирургическое лечение. При отклонении менее 15-20 градусов достаточно проводить ЛФК, массаж, в корсетировании нет необходимости. При отклонении более 20 до 40 градусов возникает необходимость ношения корсета, для того чтобы избежать прогрессирования искривления. Подросткам не всегда комфортно длительно носить корсет, но учитывая, что во многих случаях это помогает избежать операцией, то ношение корсетов оправдано. Кроме того, рекомендованы щадящие физические нагрузки (индивидуально подобранные). К сожалению не всегда физические нагрузки и корсетирование дают ожидаемый эффект, особенно когда искривление в шейно-грудном отделе или более 40 градусов.
Классификация сколиоза у детей
Сколиоз принято классифицировать, исходя из возраста появления первых признаков:
- Инфантильный сколиоз развивается с рождения и до 3х лет.
- Начиная с 3х-летнего возраста и до достижения 10 лет — ювенильный.
- Адолесцентный сколиоз развивается у детей старше 10 лет.
Локализации:
- Грудной отдел
- Шейный отдел
- Поясничный отдел
- Комбинированный
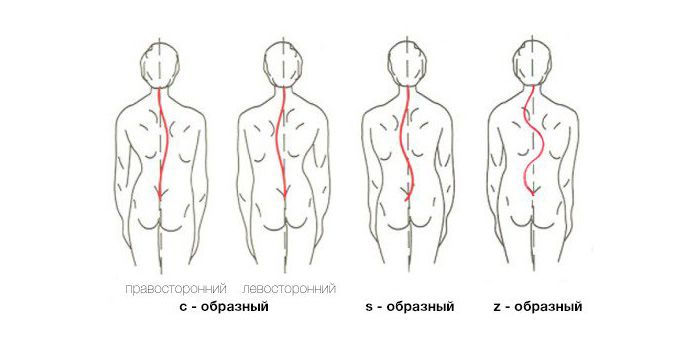
Так же, в зависимости от количества сколиотических дуг, сколиоз у детей может быть:
- s-образным;
- c-образным;
- z-образным.
Сколиоз позвоночника у детей разделяют по причинам, которые его провоцируют, среди которых мышечный, диспластический, неврогенный и идиопатический сколиоз.
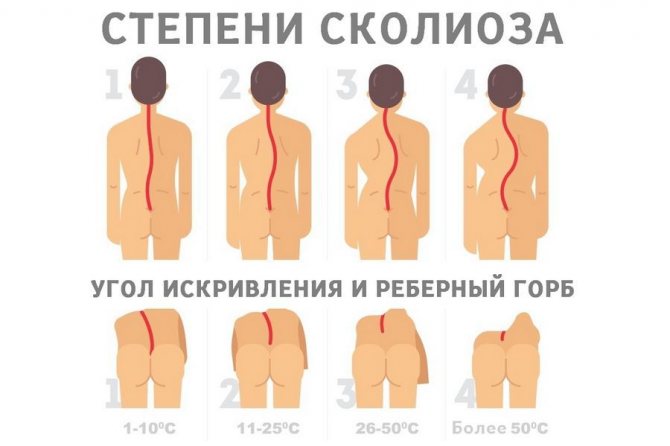
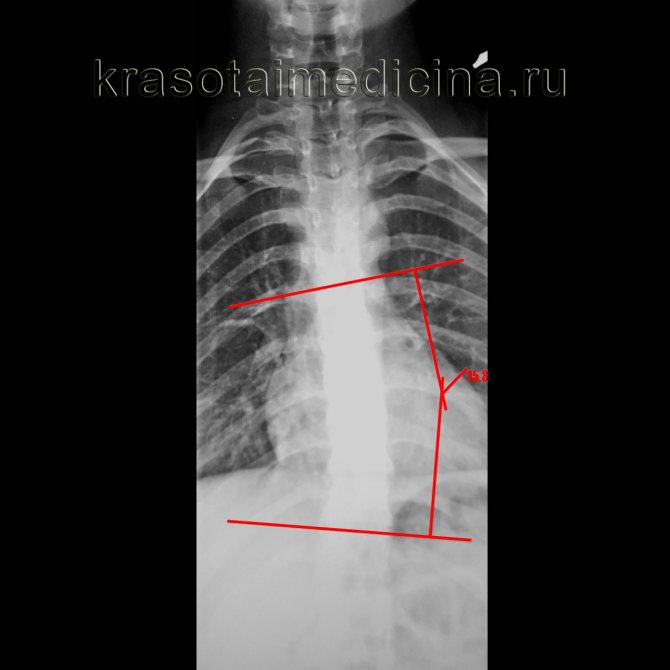
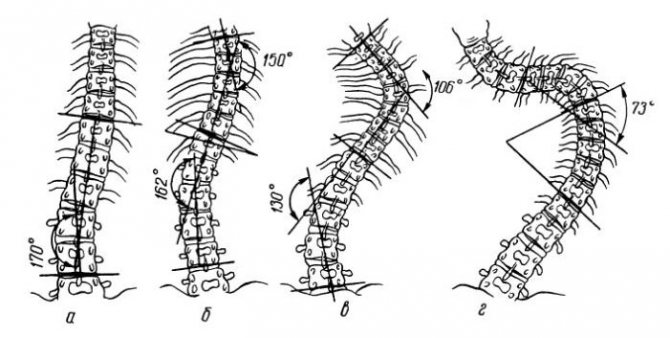
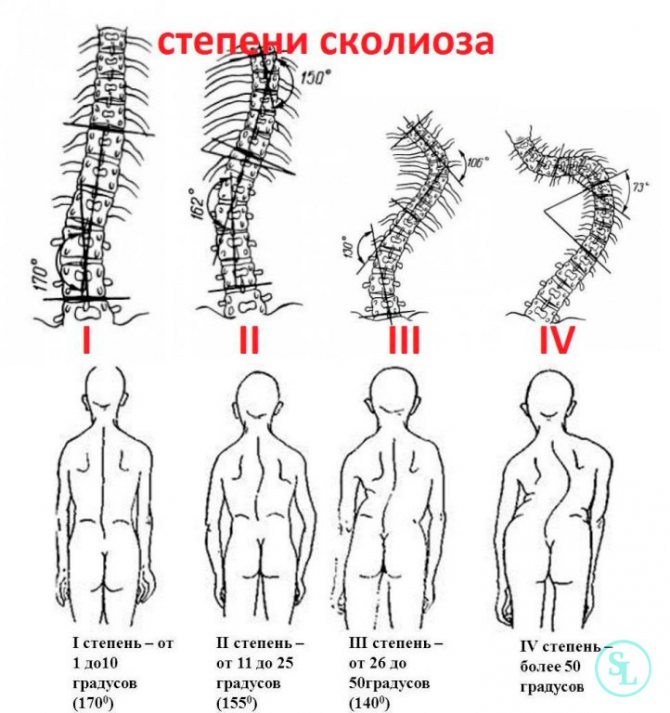
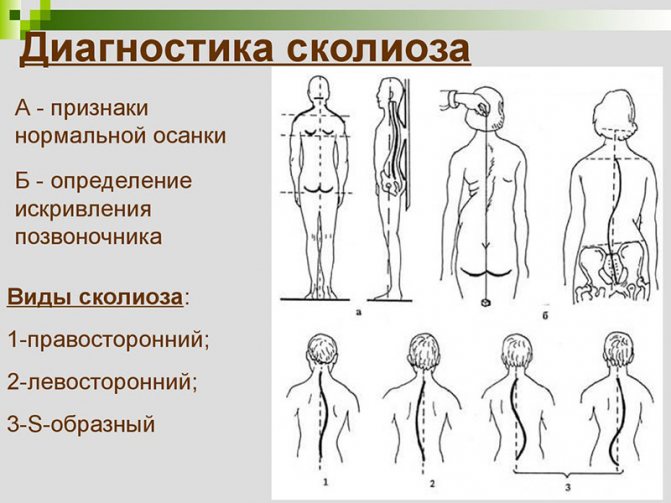
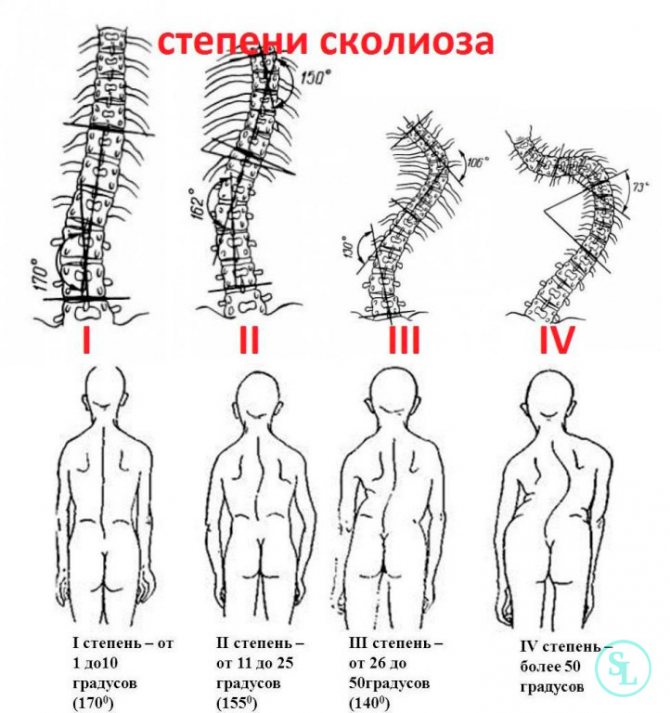
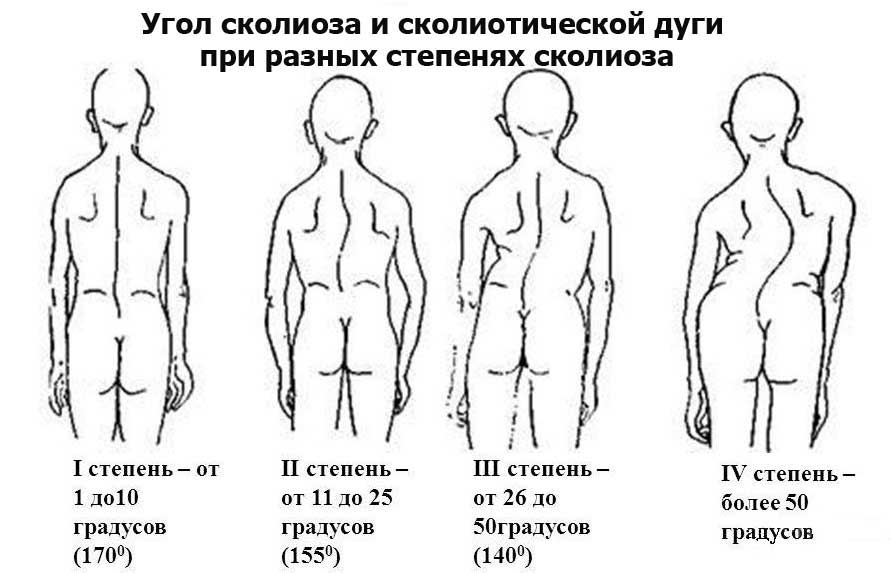
Степень искривления позвоночника у детей классифицируется по системе Чаклина, где:
- 1-я степень – слабовыраженное боковое искривление, заметное лишь в положении стоя. Когда пациент ложиться на ровную поверхность – искривление пропадает. Угол искривления равен 5-10 градусам.
- 2-я степень – боковое искривление выражено сильнее, в горизонтальном положении остается без изменений. Угол искривления равен 11-25 градусам.
- 3-я степень – боковое искривление выражено существенно. В данной степени у пациента формируется компенсаторная дуга, а угол искривление равен 26-50 градусам.
- 4-я степень – самая тяжелая из всех, трудно поддается коррекции. При сколиозе 4й степени, кроме сильного искривления позвоночника и наличия компенсаторных дуг, наблюдаются деформации мышечной ткани, и ухудшается работа внутренних органов.
Причины появления полупозвонков ↑
Количество случаев врожденных патологических изменений в позвоночнике, в том числе появления клиновидных позвонков, увеличивается с каждым годом.
У детей
- Генетические факторы (болезнь Шейерман-Мау, которая чаще всего диагностируется у мальчиков в возрасте от 14 до 16 лет и передается по наследству как по женской, так и по мужской линии, через поколение);
- Инфекционные заболевания и заболевания эндокринной системы, гипертоническая болезнь, перенесенные беременной женщиной;
- Стрессы во время беременности;
- Нерациональное питание беременной;
- Проживание в экологически-неблагоприятном регионе;
- Вредные условия труда.
У детей, родившихся здоровыми, клиновидный полупозвонок может сформироваться в младенческом, дошкольном или подростковом возрасте в результате:
- травм спины;
- перенесенных инфекционных, воспалительных и гранулематозных заболеваний.
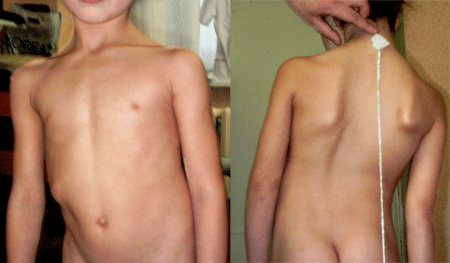


Фото: деформация грудной клетки, вызванная клиновидными позвонками
Наличие врожденных клиновидных позвонков в грудном отделе – один из основных факторов, способствующих развитию тяжелых форм кифоза, то есть искривления позвоночника, вызывающего горбатость или сутулость.
У взрослых
Клиновидная деформация позвонков у взрослых может сформироваться в результате:
- травм;
- дистрофических процессов;
- метастатических поражений.
Проявления и симптомы сколиоза у детей
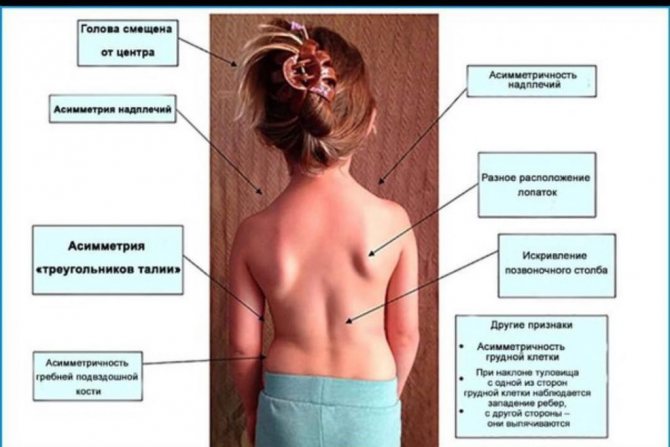
Клинические проявления заболевания трудно различимы у детей младшего возраста и при слабо выраженной деформации. Некоторые симптомы определяются только в определенных позах и не заметны стоя или сидя. На поздних стадиях искривление становится заметным и невооруженным глазом.
У детей до года
Невыраженное искривление позвоночника у детей до одного года практически не имеет симптомов. Заметить проблему могут родители по положению тела в форме банана – ребенок лежит, изогнувшись на одну сторону. Другой симптом – ребенок предпочитает держать голову, повернутой в одну и ту же сторону. во время пеленания ребенка только в случае сильной деформации. После полугода, когда ребенок начинает сидеть, отмечается разное стояние лопаток и плеч, а при поднятии малыша на руки – перекос таза. Любая асимметрия в этом возрасте может свидетельствовать о искривлении позвоночника, поэтому при обнаружении подобных симптомов, следует обратиться за медицинской помощью.
Деформация позвоночника в возрасте до 3 лет
Заподозрить самостоятельно заболевание у детей в этом возрасте трудно. Первые подозрения у родителей возникают в возрасте 1-1,5 года, когда ребенок начинает ходить. Выраженность симптомов зависит от степени искривления. При легкой степени отмечается незначительная асимметрия плеч и лопаток, а деформация позвоночника заметна только при сильном наклоне вперед с опущенными руками. Сильное искривление заметно в любом положении ребенка, появляются заметные деформации грудной клетки, реберный горб, западение мышц, асимметрия костных и других ориентиров.
Искривление позвоночника в возрасте от 3 до 10 лет
Нарушение осанки у детей дошкольного и младшего школьного возраста проявляется типичными симптомами: искривлением оси позвоночника и асимметрией различных ориентиров на теле. При слабой степени деформации выявить проблему весьма сложно – она заметна только при наклоне туловища вперед, другие симптомы отсутствуют.
С прогрессированием заболевания осанка приобретает характерный вид. Ребенок ходит сгорбившись, плечи расположены на разном уровне, углы лопаток не находятся на одной линии. При ощупывании мышц плечевого пояса, наблюдается снижение их тонуса, иногда – болезненность. Деформация позвоночника видна в положении стоя и сидя. Также у ребенка могут отмечаться непостоянные боли вдоль позвоночника, быстрая утомляемость в одной позе и неспособность удерживать осанку в физиологическом положении.
Искривление позвоночника в возрасте от 10 до 20 лет
деформация позвоночника различного характера у детей школьного возраста регистрируется чаще всего. На начальных стадиях симптоматика скудная: небольшая асимметрия стояния плеч и лопаток.. Со временем появляется деформация позвоночника и грудной клетки в наклоненном положении в виде выпячивания ребер или «мышечного валика» вдоль позвоночника. Стоя она также сохраняется, но менее заметна. На поздних стадиях деформация становится более выраженной, присоединяется ослабление или гипертонус разных групп мышц, выпирание ребер, перекос таза и плеч.
Искривление позвоночника у детей школьного возраста часто сопровождается рядом симптомов:
- нейроциркуляторной дистонией;
- общей слабостью и утомляемостью;
- непереносимостью физических нагрузок;
- периодическими болями в спине.
У девочек в возрасте 13-17 лет возможны нарушения менструального цикла: сильные боли внизу живота, обильные кровотечения.
Лечение
Поскольку торсия развивается на фоне патологий позвоночника, лечение должно быть направлено на устранение основной причины, а не самой деформации позвонков. Именно поэтому больному назначается комплексная терапия, которая позволяет справиться с искривлением. При умеренной деформации назначаются консервативные методики – ЛФК, физиотерапия, вытяжение позвоночника и другие, в тяжелых случаях необходимо хирургическое лечение. Полностью восстановить физиологическую форму позвонков удается лишь при условии, что рост костей еще продолжается (возраст пациента до 19-21 года) и торсия выражена умеренно. В остальных случаях терапия направлена на устранение симптомов и восстановление функций позвоночника.


Самым действенным методом при торсии является лечебная гимнастика. Чтобы остановить скручивание позвонков, необходимо качественно укрепить мышцы спины. Для этого врач подбирает комплекс упражнений, учитывая локализацию дефекта и степень искривления, что позволит максимально эффективно воздействовать на проблемные участки. Есть определенные правила, которые нужно соблюдать во время занятий, чтобы не усугубить проблему:
выполняя упражнения, нужно исключить резкие движения – наклоны, повороты, рывки
Все делают очень плавно, осторожно, особенно на первых занятиях; нельзя начинать сразу с основной части: нагрузка должна повышаться постепенно, поэтому сначала делают легкую разминку, затем базовые упражнения от наиболее легких до сложных; длительность одного занятия не должна быть больше 40 минут, а для первых 2-3 раз достаточно и 20 минут
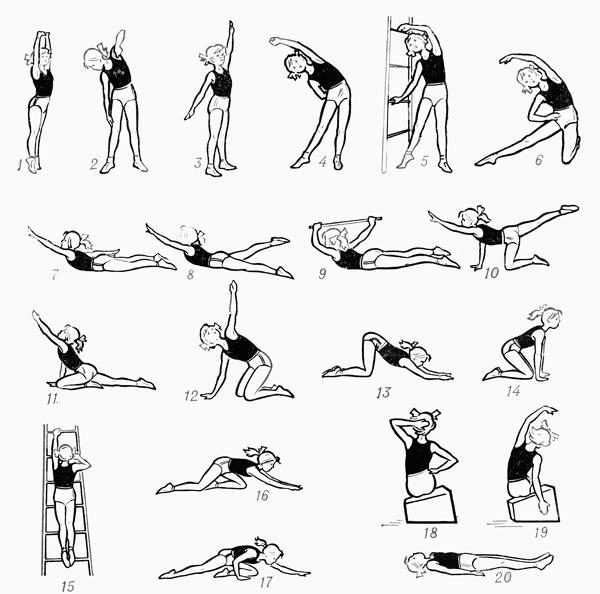


При плохом самочувствии, болях в спине, повышенной температуре от упражнений стоит отказаться, пока состояние не улучшится. Продолжительность курса ЛФК определяет доктор, обычно это 1-2 месяца ежедневных занятий. В дальнейшем, если наблюдается положительная динамика, можно заниматься 2 или 3 раза в неделю для профилактики.
Видео – Упражнения при сколиозе
Физиотерапия, массаж и другие методики закрепляют лечебный эффект от упражнений, кроме того, способствуют улучшению микроциркуляции в тканях, нормализуют мышечный тонус, ускоряют процессы регенерации. Как и ЛФК, назначают их курсами, а выбор конкретного метода зависит от степени тяжести заболевания. Справиться с торсией также помогает ношение ортопедического корсета.
Прогноз
Впервые проявившийся сколиоз у ребенка 6 лет обычно быстро прогрессирует, рано появляется искривление. Вылечить полностью недуг непросто, особенно если родители не обратились за помощью своевременно. Если заболевание началось в возрасте 10 и старше лет, прогноз более благоприятный. В таком случае сколиоз обычно прогрессирует не так быстро, при своевременном лечении есть все шансы на полное выздоровление. Молодые люди, страдающие сколиозом позвоночника, имеют послабления или полностью освобождаются от службы в армии.
В особо сложных и запущенных случаях, у детей могут возникать необратимые последствия:
- Серьезные нарушения в работе внутренних органов
- Деформации грудной клетки
- Выраженные асимметрии таза
- Мышечная дистония
- Проблемы с дыханием
- Образование горба в области ребер
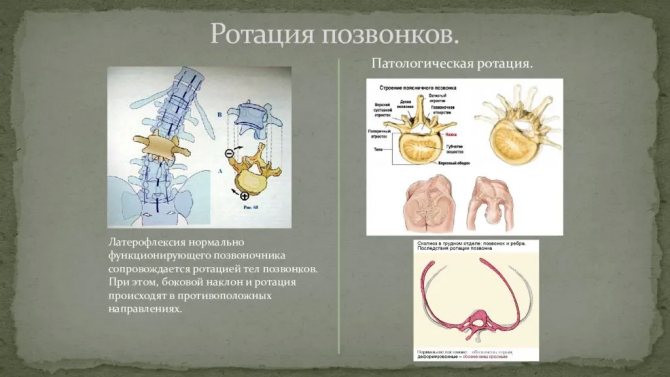
Классификация
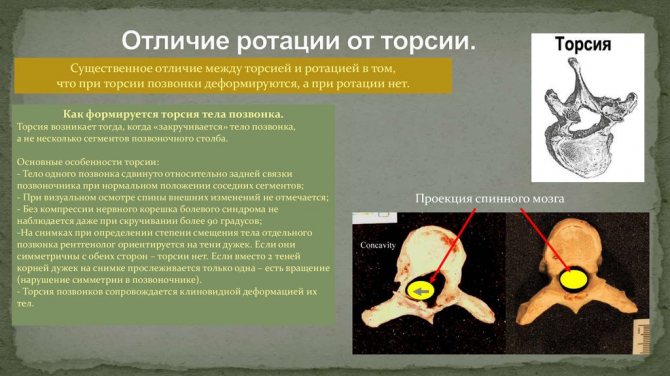
Ротация тел позвонков имеет свою классификацию, которая разделяет смещение на два типа. Первый тип — это абсолютная ротация. Связана она с самыми разными заболеваниями позвоночника, не является самостоятельной, и считается одним из осложнений.
Второй тип – относительный поворот позвонков. Появляется из-за сторонних заболеваний спины, например, полиомиелита, травмы, неудачной хирургической операции.
Чаще всего такое состояние встречается в районе шеи, реже в области груди или в пояснице. В основном бывает у людей после 50 лет.
Есть и другая классификация, которая помогает определить, в какую сторону был совершён поворот. Он бывает осевым, боковым, или комплексными.
Диагностика
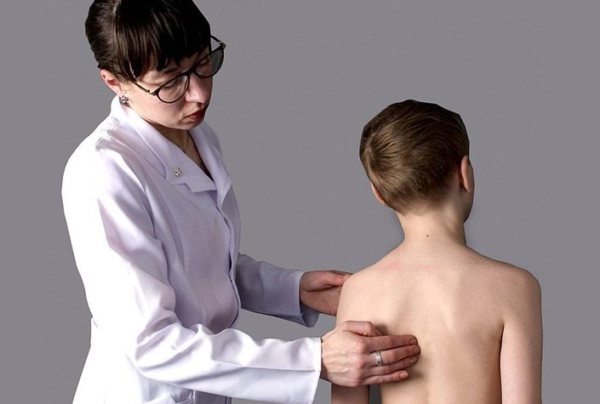
Опытный педиатр или ортопед увидит искривление на осмотре, дополнительно изучив анамнез и жалобы родителей. Далее ребенок направляется на углубленное обследование, которое включает в себя следующие диагностические процедуры:
- Рентгенография позвоночника в нескольких проекциях, в положении стоя и лежа для определения степени искривления.
- Оптическая топография.
- Компьютерная томография (КТ) или МРТ.
- В отдельных случаях может потребоваться проведение миелографии, для исследования субарахноидального пространства на предмет выявления грыж, новообразований.
Терапевтические меры
Чтобы устранить проблему подобного характера, больному человеку нужно пройти обследование у врача. Медицинский специалист должен не просто диагностировать проблему, но и узнать об истинных проблемах ее возникновения. Только после этого врач сможет прописать человеку терапию, которая может заключаться в следующих моментах:
- полное исключение провоцирующего фактора;
- лечение, направленное на снятие дискомфортных ощущений;
- физиотерапевтические процедуры;
- курс лечебной физкультуры и массажа;
- ежедневная корректировка положения тела и исключение возможности поднимать какие-то тяжести.
Длительность терапии будет напрямую зависеть от уровня серьезности проблемы, возраста пациента, индивидуальных особенностей го организма. Врачами довольно часто используется ударно-волновая терапия и этот метод тоже оказывает довольно положительный эффект.
Лечение такого заболевания будет довольно длительным, но при правильном его выполнении, человек сможет раз и навсегда избавиться от своей проблемы. Чаще всего, пациентам приходится проходить курс комплексной терапии, ведь именно она является наиболее действенной грамотной. Когда позвонки поворачиваются в другую сторону и там фиксируются, страдает весь организм, но чтобы этого не допустить нужно следить за состоянием собственного здоровья, стараться иметь правильную осанку, постоянно включать в рацион продукты, богатые витаминами и полезными микроэлементами. Только в таком случае можно будет избежать всех возможных проблем с позвоночником.
Лечение сколиоза у детей
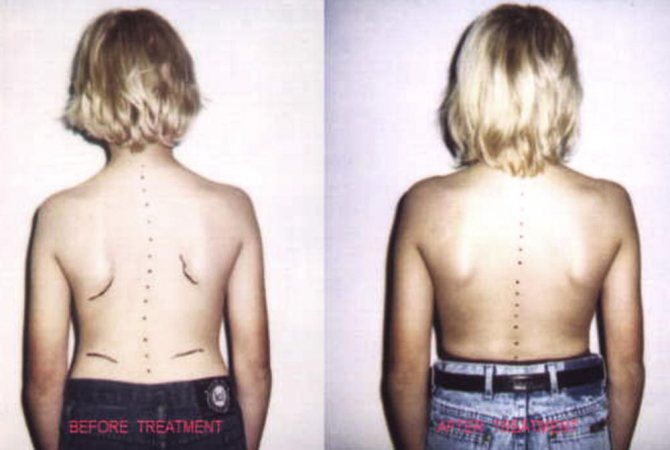
Лечение заключается в комплексе мер и подбирается индивидуально. Лучше всего поддается коррекции сколиоз 1 и 2 степени, в данном случае применяется остеопатическое лечение, ЛФК, обеспечение правильного режима физических нагрузок, использование корсета и прочие оздоровительные мероприятия, назначаемые специалистами.
Сколиоз 3 и 4 степени, сопровождающийся сопутствующими патологиями внутренних органов, требует обязательного постоянного ношения корсета и часто нуждается в хирургическом лечении. Хотя и на этой стадии рекомендуется применение остеопатии в комплексе консервативного лечения. Оптимальным возрастом для оперативного вмешательства является период от 10 до 14 лет.
Хирургическое лечение
Операция при сколиозе показана примерно 10% всех больных. Она проводится при:
- выраженных болях и ограничении подвижности, не устраняемых посредством консервативной терапии;
- деформации с углом искривления более 40–45° (если он превышает 50–60° требуется хирургическое вмешательство, особенно у детей в период активного роста);
- врожденных аномалиях, спровоцировавших развитие заболевания – синостозе, присутствии добавочных полупозвонков;
- возникновении сердечной или дыхательной недостаточности;
- угрозе повреждения спинного мозга, его кровеносных сосудов и нервов.
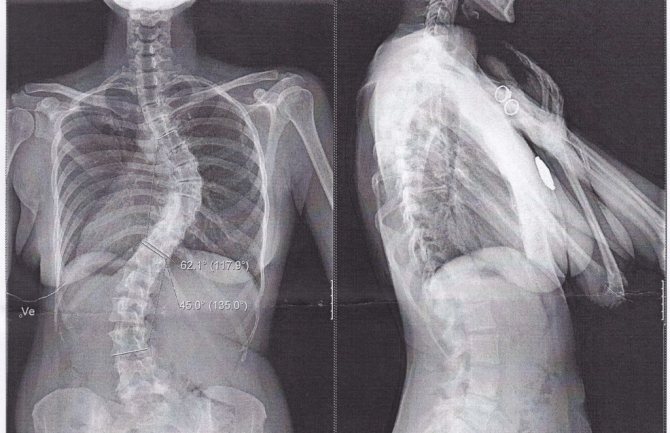


Таким образом, операция по исправлению сколиоза в основном проводится на 3 или 4 стадии его развития. Также она необходима для устранения врожденных аномалий. В остальных случаях нашим врачам удается провести консервативное лечение симптомов сколиоза позвоночника и получить превосходные результаты.
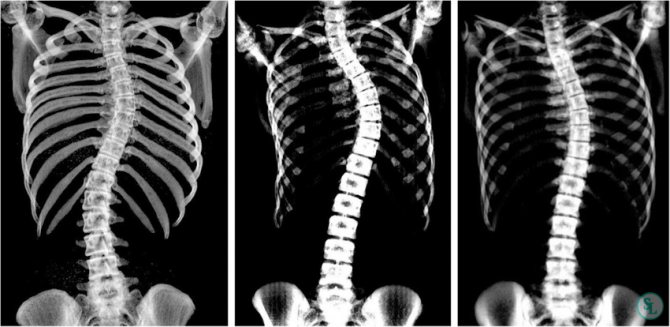


При врожденных дефектах, провоцирующих быстрое прогрессирование заболевания, рекомендована операция при сколиозе у детей 2 степени. Это является превентивной мерой. Лечение причины сколиоза у детей позволяет устранить предпосылки для повторного искривления позвоночника. В результате удается избежать нарушения функционирования внутренних органов и снизить вероятность развития других осложнений.
Виды и особенности операций
Все применяемые сегодня виды оперативного лечения заболевания подразумевают установку специальных фиксирующих систем на позвоночник. Большинство из них было впервые опробовано еще в прошлом веке и по сей день с успехом применяется для устранения деформации 3 и 4 степени.
Монтаж фиксирующих конструкций осуществляется под общим наркозом и занимает около 3–4 часов. Они представляют собой металлические стержни или цилиндры, которые закрепляют на позвоночнике с помощью фиксирующих транспедикулярных винтов.
Каждая операция сопряжена с определенными рисками, поскольку требуется установить более 20 фиксирующих элементов. Внедрение каждого из них способно повредить нервные волокна и привести к тяжелым последствиям, вплоть до инвалидизации. Поэтому хирургическое лечение сколиоза стоит доверять только высокопрофессиональным спинальным хирургам с большим опытом в данной области.
При оперировании детей предпочтение отдают подвижным фиксаторам (растущим конструкциям). Они не препятствуют росту позвоночника и обеспечивают его правильное формирование. Пациентам старше 14 лет обычно устанавливают неподвижные конструкции.
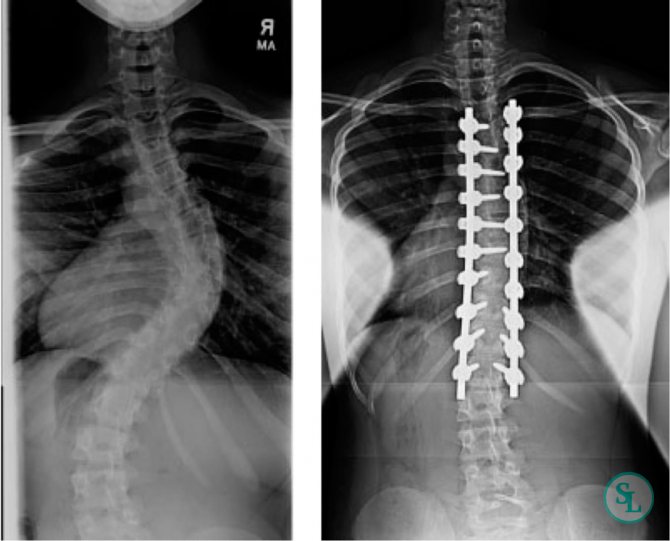


Одновременно с открытой операцией по исправлению позвоночной деформации может проводиться хирургическое лечение стеноза, межпозвоночных грыж и т. д. Хирургическое лечение не предполагает повторных операций по снятию металлических конструкций. Поэтому стоит скрупулезно относиться к выбору методики его проведения и качеству имплантируемых фиксаторов. При обращении в «SL Клиника» вы получаете максимальное количество информации о различных методиках коррекции искривления позвоночника и рекомендации высококвалифицированных спинальных хирургов.
У нас лечение сколиоза проводится с применением высококачественных материалов. Высокий уровень профессионализма хирургов обеспечивает низкий риск развития осложнений и случайного повреждения нервных окончаний. Обращаясь к нам, вы защищаете себя от получения некачественных услуг и возможности поломки установленной конструкции.
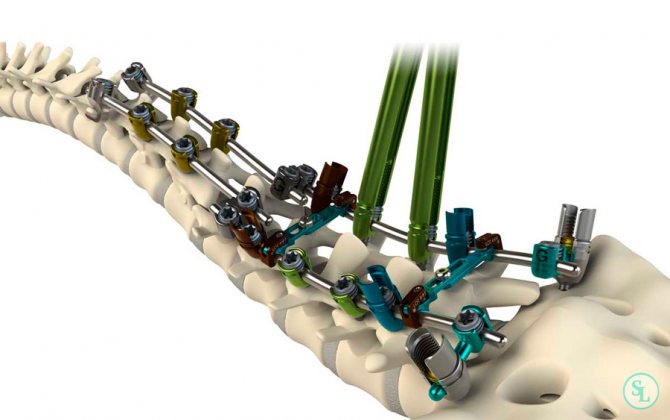


Малоинвазивные методики хирургического лечения
Снижение операционных рисков и повышение эффективности проводимых процедур – основные цели научных изысканий в области спинальной хирургии. Последними достижениями медицины в этой сфере является создание технологии ApiFixи установка магнитных стержней. Дополнительным достоинством малоинвазивных методик является отсутствие крупных послеоперационных рубцов во всю длину позвоночника.
Методика ApiFixбыла разработана в Израиле и является оптимальным решением проблемы сколиоза для детей и подростков. Ее суть состоит в имплантации через крохотный разрез мягких тканей сверхпрочного механизма с весьма компактными размерами. Для его установки необходимо лишь 2 винта, что существенно снижает интраоперационные риски.
Он оснащен системой регулировки интенсивности давления. Благодаря этому спинальные хирурги имеют возможность не радикально и одномоментно менять конфигурацию позвоночника, а постепенно приводить его к нужным параметрам. Коррекция степени давления осуществляется амбулаторно с помощью специальной иглы. В итоге, пациент не испытывает сильных болей, характерных для восстановительного периода после открытых операций, и легко переносит лечение. Для достижения выраженных результатов достаточно 3–5 месяцев, а сама операция занимает не более часа.
Разработанная ирландскими медиками методика хирургического лечения сколиотической деформации с помощью магнитных стержней еще позднее вошла в обиход спинальной хирургии. Она предполагает внедрение в позвоночник небольших стержней, положение которых меняют по мере восстановления нормального положения позвоночного столба с помощью специального пульта.
Процедура также отличается малой степенью инвазивности и высокой результативностью. Как и установка системы ApiFixона не вызывает травматического шока и позволяет избежать послеоперационных болей, длительного ношения корсета и других неизбежных факторов реабилитации после классических операций.
После малоинвазивных вмешательств пациенты могут практически сразу же вернуться к повседневному образу жизни. Ограничения накладываются только на тяжелый физический труд и продолжительность сидения.