Что такое цервикокраниалгия
Цервикокраниалгия, или цервикогенная головная боль, — боль, исходящая из шейно-затылочной области. Цервикокраниалгия занимает 15-20% среди пациентов, испытывающих хроническую головную боль. В настоящее время больше склоняются к мнению, что в большинстве случаев цервикокраниалгия является функциональной болью, чем болью, связанной со структурными изменениями шейного отдела.
Цервикокраниалгия проявляется в том случае, если в патологический процесс вовлечены те структуры шеи, которые способны давать болевой импульс. К ним относятся:
- мышцы шеи и места их крепления;
- собственные связки шейного отдела позвоночника;
- наружный слой фиброзного кольца межпозвонкового диска;
- корешки спинномозговых нервов;
- позвоночные артерии;
- суставы позвонков и атлантоокципитальное сочленение.
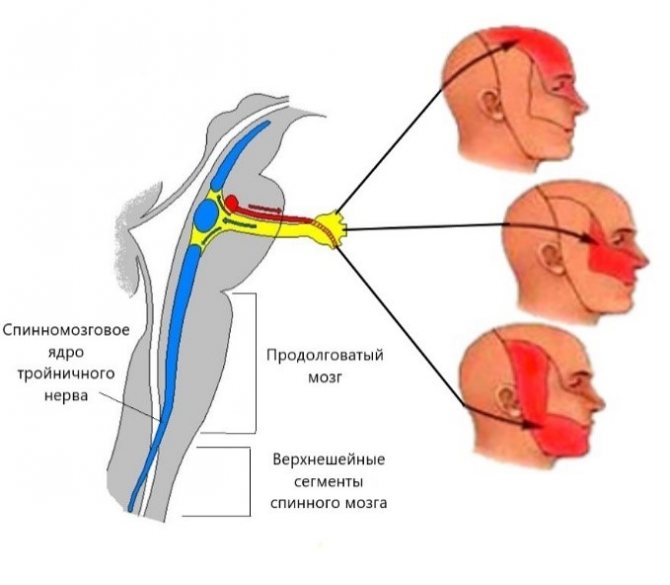
Распространение боли из подзатылочной области в зону иннервации тройничного нерва (височная область, лоб, глазница), по всей видимости, связана с особенностью нейроанатомии верхнешейного отдела, а именно: наличием нейронных связей со спинномозговым ядром тройничного нерва, которое залегает в толще продолговатого мозга, а своей нижней частью достигает верхних шейных сегментов С2-С3.

Рекомендации
Рекомендуется консультация невролога, рентгенография шейного отдела позвоночника с функциональными пробами.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, заведующий кафедрой РГМУ, профессор, академик РАМН Гусев Е.И. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| G. AVANZINI, Италия. |
Вертеброгенная цервикокраниалгия
Цервикокраниалгия на фоне длительной работы за компьютером, повторяющихся наклонах шеи, нарушения осанки или комбинации этих факторов встречается достаточно часто. У части пациентов с постепенным наступлением боли в шее причиной симптомов являются дегенеративные изменения в позвоночнике.
Внезапное начало боли в шее и голове часто связано с острой травмой при контактных видах спорта, дорожно-транспортных происшествиях, занятиях тяжелой атлетикой, при резких наклонах вперед или вбок, скручивании шеи или комбинации этих движений. Кроме того, при наличии повреждения связочного аппарата боль в шее и голове может возникать даже после чихания из-за сильного адаптивного мышечного спазма. Также одной из наиболее распространенных причин острой боли в шее с иррадиацией в голову, плечо, руку, предплечье является грыжа диска, подвывих фасеточных суставов.
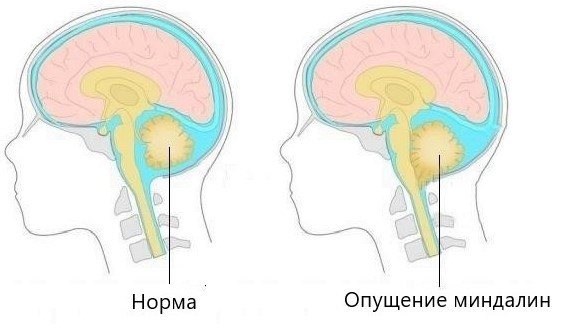
В 26% случаев причиной цервикогенной головной боли являются врождённые аномалии краниовертебральной области, одна из самых частых — аномалия Арнольда- Киари, характеризующаяся опущением миндалин мозжечка в большое затылочное отверстие.


Причины
Существует достаточно много причин появления болей в шее и далеко не всегда можно сразу определить источник боли, и иногда даже с помощью инструментальных методов исследования бывает сложно определить истинную причину болей. Основными состояниями, вызывающими боль в шее являются следующие:
Растяжение шеи. Растяжение мышц шеи может быть обусловлено повреждением, что может привести к спазму мышц шеи и мышц верхней части спины. Растяжение мышц шеи может быть результатом систематических статических нагрузок, связанных с плохой осанкой, психологическими стрессами или недостатка сна. Как правило, симптомы растяжения шеи включают боль, скованность и дискомфорт в верхней части спины или плеча и симптоматика может держаться до шести недель.
Шейный спондилез – это дегенеративные изменения позвонков в шейном отделе позвоночника, при котором происходят изменение формы позвонков и костные разрастания по краям позвонков (остеофиты). Остеофиты могут оказывать компрессию на окружающие ткани (в том числе и нервные структуры). Исследования показывают, что почти в 90 % случаев компрессии нервов причиной являются остеофиты. Умеренные явления спондилеза являются обычным инволюционным процессом, связанным со старением организма, значительные же проявления спондилеза являются патологическим дегенеративным процессом. Симптомы шейного спондилеза могут включать боли в шее или слабость, онемение или неприятные ощущения в руках или плечах, головные боли, или ограничение подвижности шеи.
Дискогенные боли в шее. Считается, что дискогенная боль в шее является наиболее частой в структуре болей в шее. Причиной дискогенной боли являются морфологические изменения в структуре одного или нескольких межпозвонковых дисков. Характерными симптомами дискогенной болей в шее являются боли в шее при повороте или наклоне головы. Боли могут усиливаться, когда шея подвергается длительной статической нагрузке, когда шея находится в одном положении длительное время (например, при вождении автомобиля, при работе за компьютером). Боль может сопровождаться скованностью в мышцах и мышечных спазмов. Дискогенная боль может также иррадиировать в руку и плечо.
Синдром фасеточных суставов — фасеточные суставы располагаются по краям позвонков и чаще всего повреждаются при хлыстовых травмах и нередко являются источником головных болей. Другой потенциальной причиной повреждения фасеточных суставов может быть характер работы, связанный с необходимостью часто разгибать шею. Симптомы при синдроме фасеточных суставов в шейном отделе позвоночника включают боль в середине или боковой поверхности шеи, у некоторых пациентов могут быть боли в плече в области лопатки, в области основания черепа, в одной руке.
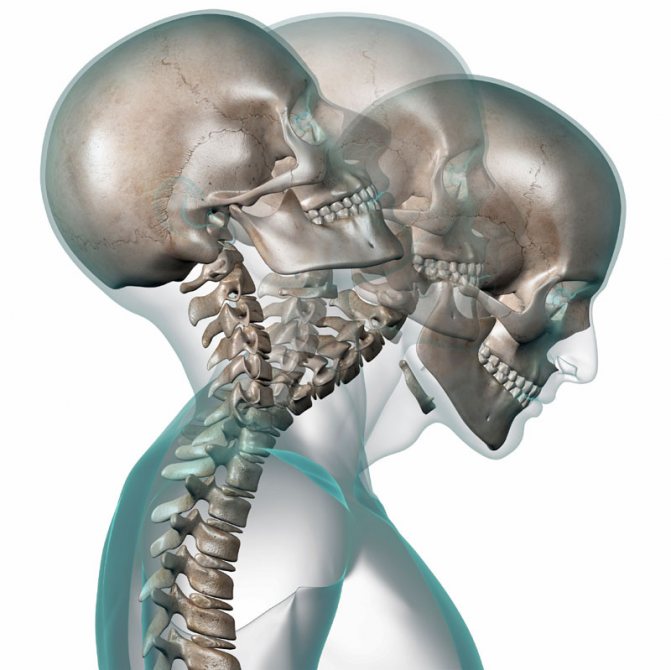


Хлыстовая травма — синдром хлыстовой травмы обусловлен травматическим инцидентом резкого переразгибания шеи (вперед – назад). Наиболее распространенной причиной такой травмы является дорожно-транспортное происшествие. Симптомы хлыстовой травмы включают сильную боль, мышечный спазм, и снижение объема движений в шее.
Шейные миофасциальные боли – для миофасциальных болей характерны наличие уплотненных и болезненных точек в области шеи. Миофасциальные боли в области шеи могут развиться после травмы или быть обусловлены такими состояниями как психологический стресс, депрессия или инсомния.
Диффузный скелетный гиперостоз — Диффузный скелетный гиперостоз представляет собой синдром, при котором возникает аномальная кальцификация в связках и сухожилиях в области шейного отдела позвоночника, в результате чего происходит уплотнение тканей. У многих пациентов не бывает симптоматики, но у некоторых может быть скованность, боли и снижение подвижности. Диффузный скелетный гиперостоз может быть не только в шейном отделе позвоночника, но также в грудном и поясничном отделах.
Шейная спондилогенная миелопатия — возникает при наличии дегенеративных изменений, которые приводят к сужению спинномозгового канала. Спинальной стеноз может приводить к повреждению (компрессии) спинного мозга и неврологическим нарушениям. Поэтому, кроме болевых проявлений, у пациентов могут быть слабость в конечностях, нарушение координации движений, а также нарушения функции органов малого таза (кишечника, мочевого пузыря, эректильные дисфункции).
Шейная радикулопатия – шейная радикулопатия возникает, когда происходит раздражение нервных корешков грыжей (протрузией) диска или другими образованиями, например синовиальной кистой. Признаки радикулопатии могут включать боль, слабость или нарушения чувствительности (например, онемение, покалывание) в руках. Наиболее распространенными причинами шейной радикулопатии являются дегенеративные изменения в шейном отделе позвоночника (остеохондроз).
Симптомы
Цервикокраниалгия, как правило, имеет определенную связь с повреждением структур верхнешейного уровня.
Можно выделить следующие характерные симптомы цервикокраниалгии:
- боль носит строго односторонний характер;
- боль начинается от подзатылочной области, откуда распространяется в область виска, лба и глаза с одноименной стороны;
- боль может сопровождаться тошнотой, рвотой, свето- и звукобоязнью;
- иногда наблюдаются слезотечение на пораженной стороне, покраснение склеры и конъюнктивы;
- боль монотонная, ноющая, крайне редко отмечается пульсирующий характер боли;
- боль по интенсивности от умеренной до тяжёлой;
- боль усиливается при движении шеи, длительном нефизиологичном положении;
- может отмечаться отраженная боль в руку на стороне поражения, не связанная с повреждением корешка спинномозгового нерва;
- ограничение подвижности шейного отдела;
- боль может продолжаться от нескольких часов до нескольких дней и даже недель.
- В зависимости от вовлеченных структур центральной нервной системы могут отмечаться такие симптомы как головокружение, пошатывание при ходьбе, затрудненное глотание, слабость в конечностях, нечёткость зрения, мелькание мушек перед глазами.
Основным проявлением цервикокраниалгии, отличающим её от других форм головной боли — это ограничение подвижности в шейном отделе, ощущение скованности, которое может распространяться и на грудной отдел позвоночника. Этот симптом часто появляется после длительного положения в неудобной позе, резких движениях в шее и сопровождается характерной болью.
Клинические проявления



Характер, интенсивность и локализация боли при краниалгии зависят от причинного фактора:
- При поражении позвоночника она концентрируется в затылке и отдает в виски, лоб, плечи, шею,
- Воспаление nervus trigeminus и патология нижнечелюстного сустава проявляются острой болью в висках, возникающей самопроизвольно, при касании или жевании,
- Болезненные ощущения в теменной части черепа, обусловленные спазмом мышц шеи, появляются резко и исчезают внезапно, что связано с особым расположением нервных окончаний в этой зоне,
- Воспаление лицевого нерва проявляется онемением всего лица и болью в области лба,
- Стреляющая боль, локализованная внутри головы — признак воспаления глазных или ушных нервов.
Больные описывают краниалгию по-разному. Ее общими чертами являются: приступообразный характер, внезапность возникновения, усиление приступа при движении головы. Простреливающая боль возникает всегда с одной стороны, появляется из ниоткуда и без причины. Первые 6-8 часов головная боль постоянна. Затем она нарастает, становится резкой и интенсивной. На пике болевого синдрома возникает тошнота и рвота, не приносящая облегчения. У больных немеют руки, часть шеи и лица, ухудшается звуковосприятие и четкость зрения, возникает головокружение и дискоординация движений. Обезболивающие препараты при краниалгии не эффективны. Возможен подъем давления и температуры тела.
Простреливающая боль в голове — признак, предупреждающий о неблагополучии в организме. Краниалгия, независимо от места локализации, указывает на имеющийся очаг острого или хронического воспаления и требует принятия срочных мер по его ликвидации. Без профессиональной помощи крайне сложно избавиться от патологии.
Диагностика
Головные боли, связанные с шеей, должны иметь, как минимум, одно из следующих свойств:
- Клинически подтвержден источник боли в шее, откуда боль распространяется в область виска, лба и глазницы строго с одной стороны;
- Головной боли должно предшествовать движение в шее, длительное неудобное положение головы, давление на верхнюю половину шеи или основания черепа на стороне головной боли;
- Ограниченный объем движений в шее;
- Боль в шее, плече или руке не корешкового характера;
- Головная боль должна полностью пройти не более чем через 3 месяца от начала лечения;
- Часто наличие в истории болезни травмы шеи (хлыстовая травма, ушиб шейного отдела позвоночника, растяжение связок, подвывихи фасеточных суставов).
Диагностика цервикокраниалгии, как и любой другой головной боли, предполагает, в первую очередь, исключение серьезных причин головной боли, таких, как: опухоли головного мозга, менингит или травмы позвоночника. В большинстве случаев врач, на основании истории болезни, изучения симптомов и физикального обследования, может поставить диагноз либо определиться с необходимым дополнительным объемом обследования.
Ввиду наличия вегетативной симптоматики: отек вокруг глаз, покраснение склеры и конъюнктивы, сильное слезотечение, свето- и звукобоязнь на стороне боли – наиболее часто приходится проводить дифференциальную диагностику с мигренью.
Проведение диагностики
Врачи проводят полное обследование пациента для установления реальных причин цервикокраниалгии, используя следующие методики:
- Опрос пациента, выявление характера течения заболевания.
- Рентген шейной области в нескольких проекциях.
- Общий биохимический анализ крови.
- Магниторезонансную и компьютерную томографию.
- Электромиографию (дополнительные диагностические процедуры).
Только после проведения всех обследований врач может поставить правильный диагноз и назначить эффективное лечение. Самостоятельный прием лекарственных препаратов чреват негативными последствиями из-за возможной непереносимости определенных компонентов.
Лечение цервикокраниалгии
В рекомендациях по лечению цервикогенной головной боли в первом ряду стоит мануальная терапия в сочетании с другими немедикаментозными методами лечения: иглорефлексотерапии, ЛФК, физиотерапии. Хороших результатов лечения методами мягкой мануальной терапии удаётся достичь при течении цервикокраниалгии на фоне шейного остеохондроза.
Избавиться от боли и снять напряжение в шее поможет ортопедический воротник Шанца, ношение которого показано при длительной работе за компьютером, вождении автомобиля и т.д. Благодаря поддержанию шеи в правильном положении происходит разгрузка и расслабление мышц шеи, что приводит к постепенному угасанию болевого синдрома.
Возможен приём краткого курса препаратов из группы нестероидных противовоспалительных, миорелаксирующих и витаминов группы В.
В крайних случаях, при отсутствии положительной динамики от консервативной терапии, может потребоваться оперативное вмешательство.
Обсуждение
Эффективность лечения ЦГБ напрямую зависит от комплексности подхода, не существует одного эффективного препарата или метода лечения. Комплексный подход подразумевает использование рациональной фармакотерапии, инъекционных методов лечения, мануальной терапии, лечебной физкультуры, методов физиотерапии с учетом ведущих механизмов развития ЦГБ у каждого конкретного пациента. В фармакотерапии ЦГБ используются нестероидные противовоспалительные препараты, миорелаксанты, антидепрессанты и, в ряде случаев, антиконвульсанты [18]. Из немедикаментозных методов лечения используются когнитивно-поведенческая терапия, биологическая обратная связь, массаж, лечебная физкультура. Так как в патогенезе ЦГБ важную роль играют биомеханические нарушения в шейном отделе позвоночника, необходимым и целесообразным является включение в комплекс лечебных мероприятий методик мануальной терапии.
Согласно современным рекомендациям методом первого выбора при лечении ЦГБ являются мануальная терапия с использованием низкоскоростных высокоамплитудных техник, постизометрической релаксации и лечебная физкультура [19]. В ряде контролируемых клинических исследований была показана высокая эффективность этих методов [20, 21]. Мы использовали мягкотканевые, релаксационные и мобилизационные техники. Манипуляции проводились при наличии показаний, с использованием специальных технических приемов, позволяющих проводить узконаправленное воздействие на заблокированный сустав вектором, зависящим от направления блокирования. В случаях острого течения заболевания при его дебюте, при четком указании пациентом на наличие провоцирующего фактора в области шейного отдела позвоночника (неадекватное движение) и при коротком периоде с начала заболевания до момента обращения за медицинской помощью объектом мануального лечения были ПДС шейного отдела позвоночника, мышцы задней поверхности шеи, надплечий и субокципитальной области. При более длительном течении острого периода, в дополнение к перечисленным зонам присоединялись верхнегрудной отдел позвоночника и верхние ребра. При наличии хронического процесса в стадии обострения или его стабильного течения проводилось полное нейроортопедическое обследование пациента с целью выявления связи ЦГБ с неадекватным двигательным стереотипом и последующей его коррекцией. При этом биомеханические изменения, носящие патогенирующий характер, чаще других выявлялись в регионе таза. Всем пациентам перед мануальной терапией обязательно проводилось рентгенологическое исследование в стандартных проекциях, которое дополнялось рентгенограммами с функциональными пробами при подозрении на нестабильность ШОП. Непосредственно перед первым сеансом проводилось тестирование для выявления возможных противопоказаний к мануальной терапии. Для этого использовались тесты: Спурлинга, позвоночной артерии, разгибательный и сгибательный компрессионные, Вальсальвы. Пациентам с подозрением на патологию верхнешейного отдела позвоночника (застарелый ротационный подвывих СI–СII,дисплазия суставного комплекса на том же уровне) проводилась мультиспиральная компьютерная томография. Для исключения патологии невральных структур (аномалия Арнольда — Киари, компрессия корешков) отдельным пациентам по показаниям проводилась магнитно-резонансная томография головного мозга и шейного отдела позвоночника. Продолжительность курса лечения составляла от 2–3 сеансов при острой патологии до 10–12 сеансов при лечении хронического процесса. Эффективность оценивалась по совокупности субъективных данных (уменьшение или исчезновение болевого синдрома, тугоподвижности, улучшение самочувствия пациента) и результатов объективного исследования (увеличение объема движения, уменьшение мышечного гипертонуса).
Кроме того, с целью восстановления оптимального двигательного стереотипа и двигательной активности мышечного аппарата шейного отдела позвоночника у пациентов с ЦГБ использовался метод кинезиотейпирования. Данный метод позволяет обеспечить ограничение болезненных и чрезмерных нагрузок шейного отдела позвоночника, фиксацию пораженной мышцы и ее фасции, а также создать обратную проприоцептивную связь. Клинические исследования показали, что в основе механизма действия кинезиотейпа лежит создание благоприятных условий для саногенетических процессов: уменьшение болевого синдрома, улучшение микроциркуляции, восстановление функциональной активности мышц и нормализация функции сустава. В задачи кинезиотейпирования входят структурная коррекция, нейросенсорная стимуляция и лимфодренаж. Для лечения пациентов с ЦГБ мы применяли кинезиотейпирование в комплексном лечении в сочетании с медикаментозным лечением и методами мануальной терапии, однако оно может применяться и как самостоятельный метод. Показанием для использования данного метода являются: миофасциальные болевые синдромы, вертеброгенные заболевания нервной системы, посттравматические болевые синдромы, деформации позвоночника и периферических суставов, нарушение лимфодинамики. Противопоказаниями для применения являются: индивидуальная непереносимость, открытые раны и трофические язвы, экзема, I триместр беременности [22, 23].
Острая краниалгия и ее проявления



Некоторые пациенты испытывают простреливающую головную боль. Она возникает внезапно и отличается кратковременным характером. Причиной появления болевого синдрома является поражение структуры периферических нервов. Острая боль может локализоваться в любой части головы:
- Прострел с одной стороны, поражающий область виска и лобную часть, вызываемый заболеваниями позвоночного столба.
- Боли в лобном отделе и лице связанные с поражением тройничного или лицевого нерва.
- Боли в области виска указывают на поражение тройничного нерва, височно-нижнечелюстного сустава, височной артерии.
- Острый приступ боли в темени связан с остеохондрозом шеи.
- Внутренний прострел сигнализирует о заболеваниях глазных и ушных нервов и считается серьезным поводом для немедленного обращения к врачу.
Методы диагностики
Диагностические мероприятия при краниалгии направлены на выявление причины боли. Для этого врачи выслушивают жалобы больных, осматривают их и направляют на лабораторно-аппаратное обследование. Занимаются диагностикой и лечением краниалгии специалисты в области вертебрологии, неврологии, отоларингологии, кардиологии.


Диагноз патологии ставят после получения результатов исследований:
- Рентгенографии,
- Томографии,
- УЗИ,
- Контрастной допплерографии,
- Электронейромиографии,
- Ангиографии с введением в кровь контрастного вещества.
Результаты лабораторных исследований не играют существенной роли при постановке диагноза. В крови определяют лишь признаки воспаления, которое может провоцировать или утяжелять симптомы цервикокраниалгии.
Специалисты проводят разнообразные диагностические исследования с целью максимально точно определить источник боли. Это поможет разработать эффективную схему лечения и не позволит краниалгии приобрести хронический характер.
Выяснив причину патологии, доктор назначит правильное лечение. Своевременная диагностика и адекватная терапия простреливающей краниалгии позволяют избежать развития опасных осложнений.
Лечение народными средствами
В ходе основного лечения можно использовать и вспомогательные методы народной медицины. Но все они могут применяться только в том случае, если их одобрил врач. Использовать народные методы вместо основного лечения категорически нельзя. Известны такие методы лечения цервикалгии:
- Травяной чай. Для приготовления чая, который поможет укрепить организм и снизить выраженность боли, можно использовать сбор таких трав: ягоды малины, листья мяты и смородины, цветы календулы и ромашки, плоды шиповника. Такой чай можно пить несколько раз в день вместо обычного.
- Массаж бутылкой с теплой водой. В бутылку из пластика нужно набрать теплую воду, закрыть ее крышкой. Лечь на пол и положить под шею бутылку. Медленно и очень осторожно катать бутылку по полу, разминая шею. После 10 минут такого массажа расслабиться и полежать.
- Средство из скорлупы яиц. Высушить скорлупу из нескольких десятков яиц, перетереть ее в порошок. Взять равные пропорции порошка, меда, сока алоэ, все смешать и поставить в холодное место. Принимать три раза в день, растворив 1 ч. л. средства в стакане воды и добавив 1 ч. л. сока лимона.
- Компрессы согревающие. Для согревания области шеи можно использовать горчичники. Чтобы не обжечь шею, предварительно кожу нужно смазать детским кремом. Можно также смазывать кожу на шее бальзамом «Звездочка». Практикуют и компресс из хрена или чеснока. Для этого хрен или чеснок нужно мелко натереть и смешать со сливочным маслом. Нанести на шею, накрыть клеенкой и обмотать теплым шарфом. Держать не менее получаса.
- Растирания. Можно осторожно растирать больное место спиртом, настойкой живокоста или красного перца на спирту, смесью меда и спирта. Растирания проводят утром и вечером.
- Сосновое масло. Для его приготовления нужно засыпать в кастрюлю молодые сосновые шишки и залить их любым растительным маслом. Поставить емкость в духовку и томить при низкой температуре, пока оно не приобретет красный оттенок. Процедить, смазывать масло плечи и шею несколько раз в день, предварительно подогрев его примерно до 40 градусов.