Что такое вертеброгенная торакалгия?
Торакалгия – если переводить дословно: thoraxс лат. — грудная клетка, algos с греч. — боль, таким образом, мы получаем боль в грудной клетке. Сюда относятся боли как в спине, так и по всему периметру грудной клетки: боль по ходу ребер, боль в местах хрящевого крепления ребер к грудине и др.
Причины торакалгии можно разделить на вертеброгенные (связанные с патологией позвоночника) и невертеброгенные (связанные с патологией прилежащих структур и органов).
Проявления торакалгии нельзя оставлять без внимания, ввиду того что боль в грудном отделе может быть проявлением жизнеугрожающих состояний со стороны органов грудной клетки: аневризма грудной части аорты, тромбоэмболии лёгочных артерий. Так, например, инфаркта миокарда может ложно трактоваться как вертеброгенная торакалгия слева.
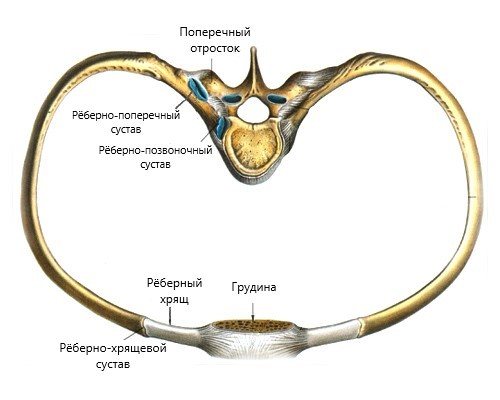
В большинстве случаев болевые ощущения в грудном отделе позвоночника связаны с перенапряжением паравертебральных мышц, т. е. мышц, лежащих вдоль позвоночника, после чего следуют дегенеративно-дистрофические изменения позвоночника (спондилоартроз, спондилёз и остеохондроз), к которым можно отнести патологию рёберно-позвоночных и реберно-поперечных суставов. Ввиду того что грудной отдел позвоночника менее подвижен и имеет прочный реберный каркас, здесь редко встречаются грыжи межпозвонковых дисков.

Признаки остеохондроза грудного отдела
Клинические проявления грудного остеохондроза зависят от возраста пациента, степени и стадии (острая или ремиссия) болезни.
В первое время без лечения грудной остеохондроз может протекать бессимптомно — даже на второй стадии заболевания болевой синдром зачастую отсутствует. Наиболее характерна для заболевания боль, которая возникает при глубоком вдохе — если набрать полные легкие воздуха и задержать дыхание на несколько секунд. Для остеохондроза грудного отдела специфичны два вида боли:
- дорсаго
— острые приступы боли, которые быстро проходят (обычно мучают по ночам, при наклонах и поворотах корпуса, нагрузке); - дорсалгия
— несильная боль продолжительностью до 3 недель, которая стихает по мере того, как пациент “расхаживается”.
Другими важными критериями для самодиагностики считаются скованность и хруст в области грудины — например, при попытке поочередно подвигать плечами, свести лопатки.
К ярким симптомам и ощущениям при лечении грудного остеохондроза относят:
- Боль при поднятии тяжестей
или после длительного пребывания в одной позе — как правило, простреливающая. При движении и активном дыхании болевой синдром усиливается, может “опоясывать” грудную клетку, отдавать в подмышку или ключицу. Некоторых больных беспокоят также ноющие боли в плечах в состоянии покоя. В отличие от стенокардии и других “сердечных” болей, которые длятся от 3-5 минут до часа, торакалгия при грудном остеохондрозе может растянуться на недели и месяцы, то усиливаясь на несколько дней, то идя на убыль. Лечение грудного остеохондроза медикаментами“от сердца” (корвалол, валокордин, аспирин-кардио) не приносит результата. - “Мурашки” в груди
. Ощущение чаще возникает в верхней части грудного отдела, в мышечных волокнах. Может сопровождаться чувством онемения, снижением чувствительности (как в области груди, так и в средней части спины). Из-за этого холодеют ноги, наблюдается шелушение кожи, ломкость ногтей и другие симптомы недостаточного питания тканей. - Колики во внутренних органах
. Резкая, колющая боль может возникать в желудке, сердце и даже почках, из-за чего больные часто подозревают у себя язву, стенокардию или инфаркт. При наличии таких симптомов для лечения остеохондроза грудного отдела позвоночника лучше посетить невролога, и лишь затем обращаться к профильным врачам, чтобы избежать постановки неверного диагноза. - Нарушения рефлексов.
При грудном остеохондрозе чаще всего выражаются в ритмических подергивания плечевых, трапециевидных спинных мышц в ответ на их растягивание. - Общая слабость грудного отдела позвоночника
. Больным становится труднее поддерживать осанку, они начинают сутулиться, горбиться. Мускулатура спины при этом становится все более напряженной, спина “твердеет”. - Затрудненное дыхание
. Одышка при подъеме по лестнице, чувство нехватки воздуха или сдавленности в груди — самые распространенные симптомы остеохондроза грудного отдела. Лечение начинается с жалоб больного на кашель, из-за чего пациенты предполагают у себя пневмонию. - Неустойчивость психоэмоциональной сферы
. Люди, которые проходят через симптомы и лечение остеохондроза грудного отдела позвоночника, становятся более раздражительными, страдают от постоянной усталости и быстрой утомляемости даже при достаточном отдыхе. - Со стороны ЖКТ пациентов беспокоит чувство пресыщения и потеря аппетита
, вздутие, метеоризм, изжога, нерегулярный стул, тошнота. Больных преследуют боли в горле и пищеводе, ощущение “комка” при сглатывании.
У женщин к симптомам для лечения остеохондроза грудного отдела относятся также боли в области груди и молочных железах, в паху. Их превратно относят к гинекологическим проблемам. В этом случае проверку симптомов и лечение грудного остеохондроза медикаментами лучше начать с визита к ортопеду или неврологу. Лечение грудного остеохондроза у мужчин аналогично позволяет решить проблемы с потенцией и мочеиспусканием, вызванные нарушениями иннервации
Причины торакалгии
Перенапряжение паравертебральных мышц
Другой причиной боли в грудном отделе позвоночника является длительное перенапряжение паравертебральных мышц, что распространено среди офисных работников, длительное время сидящих в одной позе перед компьютером. Длительное перенапряжение мышц способствует развитию миофасциального болевого синдрома, для которого характерно наличие триггерных точек. Триггерная точка — это болезненное уплотнение мышечных волокон.
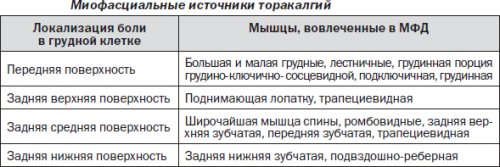
В большинстве случаев триггерные точки можно обнаружить в мышце, поднимающей лопатку, ромбовидной, передней зубчатой мышце. При наличии триггерных точек в этих мышцах пальпация будет вызывать усиление боли, иногда простреливающую боль. Помимо боли, пациент может ощущать чувство жжения, онемения или покалывания в этой области. Боль может пройти самостоятельно после разминочных движений, например, совершать круговые движения плечами, потянуть мышцы спины, максимально разогнуться назад и др., но может сохраняться в течение длительного времени и носить хронический характер.
Дегенеративно-дистрофические изменения
Дегенеративно-дистрофические изменения позвоночника на шейном уровне довольно часто может сопровождаться как односторонней, так и двухсторонней болью в межлопаточной области. С чем это связано? При развитии артроза фасеточных суставов на шейном уровне происходит рефлекторный спазм мышц, которые берут своё начало от шейных позвонков, а другим своим концом крепятся как к лопаткам, так и к самим грудным позвонкам. К ним относятся мышцы поверхностного и глубокого слоёв: трапециевидная мышца, мышца, поднимающая лопатку, длиннейшая мышца головы и шеи, полуостистая мышца головы, ременная мышца головы и шеи. Обычно боль имеет хронический характер с эпизодами обострений и локализуется на уровне верхне- и среднегрудного отдела.
Причиной хронической вертеброгенной торакалгии также является артроз дугоотростчатых (фасеточных) суставов и патология рёберно-поперечных суставов. Как уже было сказано выше, в связи с особенностью строения грудного отдела дегенеративные изменения в этой области встречаются значительно реже, чем в других отделах позвоночника. К развитию артроза фасеточных суставов приводит повышенная нагрузка на суставные поверхности, по всей вероятности свою роль может играть мышечный компонент- повышение тонуса в сегментарных мышцах. Ответом на повышенную механическую нагрузку становится краевое костное разрастание фасеточных суставов для увеличения площади опоры. Боль, испытываемая пациентом, описывается как тупая ноющая, не имеющая четкой локализации. Иногда, при воздействии на корешки нервов, может распространяться по ходу ребра как с одной стороны, так и носить опоясывающий характер. Как показывает практика, снятие с помощью мягких мануальных техник повышенного мышечного тонуса в поверхностных и глубоких сегментарных мышцах приводит к значительному уменьшению болевого синдрома и увеличивает интервал между обострениями.
Следует упомянуть о такой патологии как задний реберный синдром, при котором интенсивная острая боль локализуется в нижнегрудном отделе и усиливается при вращении туловища. Часто такую боль путают с почечной коликой. Любое воздействие на эту область вызывает болезненность. Нередко боль может проявляться на высоте вдоха, поэтому пациент старается дышать поверхностно. Связано это с тем, что XI-XII рёбра являются свободными, т.е. не имеют хрящевого соединения ни с грудиной, ни с соседними рёбрами, что приводит к возможности смещения суставной головки этих рёбер в рёберно-позвоночном суставе, также может сочетаться с локальным спазмом в квадратной мышце поясницы.
Остеопороз
Вертеброгенная торакалгия может являться следствием течения остеопороза. Данная причина более характерна для пациентов старше 50-55 лет. Остеопороз представляет собой прогрессирующее снижение костной массы и изменение внутреннего строения кости, что приводит к повышенной хрупкости кости.
Грудной отдел позвоночника является одной из трёх точек (лучевая кость, шейка бедренной кости), по которой с помощью денситометрии можно выявить остеопороз на ранних его стадиях.
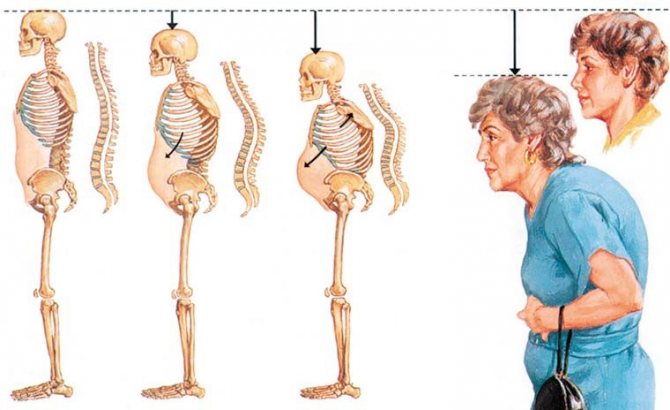
В процессе уменьшения костной массы происходит изменение формы позвонков. За счет воздействия внутреннего давления межпозвонкового диска тело позвонка принимает форму двояковогнутой линзы, а под действием силы тяжести происходит его клиновидная деформация и уменьшение высоты тела позвонка на фоне компрессионного перелома. Компрессионный перелом при остеопорозе характерен для средне- и нижнегрудных позвонков, при локализации его на верхнегрудном уровне требуется онкологическая настороженность.
Клиновидная деформация позвонков приводит к усилению грудного кифоза, а в совокупности с уменьшением высоты тела позвонка становится заметным уменьшение роста человека.
Острая боль в спине, отдающая в область живота, часто спровоцирована компрессионным переломом позвонка, который может быть вызван даже незначительным, на первый взгляд, движением. Такая боль обычно проходит в течение нескольких дней- недель, и пациент возвращается к привычной жизни.
Еще одной причиной боли при остеопорозе является ущемление корешка нерва в межпозвонковом отверстии при уменьшении высоты тела позвонка и его клиновидной деформации. Боль распространяется по ходу межрёберных промежутков и может быть одно- и двухсторонней.


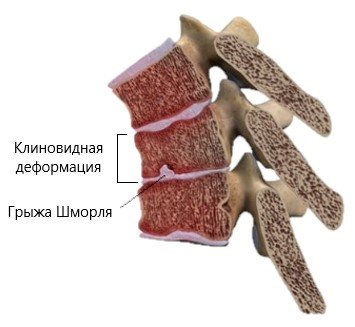
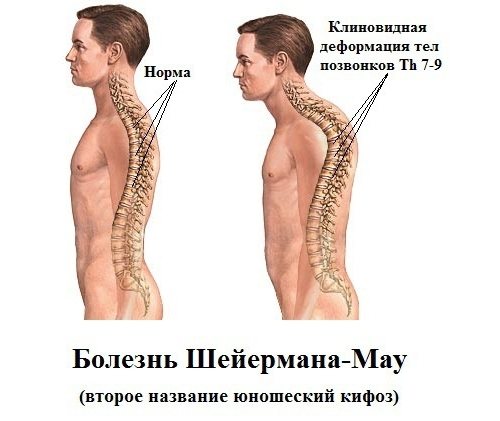
Болезнь Шейермана- Мау (юношеский кифоз)
Первые признаки заболевания начинают проявляться до 10-15 лет, но существует и более позднее начало, после 20 лет. В основе заболевания лежит клиновидная деформация позвонков грудного отдела с множественными грыжами Шморля. Грыжа Шморля — это вдавление участка межпозвонкового диска в тело позвонка. С течением времени появляются тупые ноющие боли в межлопаточной области, усиливающиеся в покое. Движения в грудном отделе приносят облегчение. Заболевание, неуклонно прогрессирующее, приводит к развитию гиперкифоза.
Диагноз ставится по характерной рентгенологической картине. Обнаружение только единичных грыж Шморля не говорит о наличии данного заболевания. В популяции грыжи Шморля выявляются достаточно часто и, как правило, являются случайной находкой, в абсолютном большинстве случаев протекают без болевого синдрома и не требуют никакого лечения.
Основное лечение болезни Шейермана- Мау: мягкие техники мануальной терапии, лечебная физкультура, направленная на укрепление мышц спины, ношение ортопедических корсетов. Хирургическое лечение требуется только в крайних случаях.


Особенности и виды протекания заболевания
Поскольку периферические нервные окончания находятся в окружении мышечной ткани и связок, при напряжении может произойти сдавливание с появлением болевого синдрома.
Такой диагноз может быть поставлен в любом возрасте, заболевание характерно для беременных женщин, которые испытывают большую нагрузку на поясницу и позвоночник при вынашивании плода.
Всего выделяется несколько разновидностей недуга:
- вертебральная торакалгия;
- костно-мышечная торакалгия;
- заболевание при вынашивании ребенка;
- недуг подразделяют на левостороннюю или правостороннюю формы;
- психогенное заболевание;
- хроническая торакалгия.


При назначении лечения важно определить тип болезни, для чего используются методики обследования с помощью ЭКГ, рентгенографии и флюорографии. Наиболее сложные клинические случаи требуют проведения комплексной диагностики и МРТ позвоночного столба, что позволит выявить причины и поставить диагноз более точно.
Разновидности синдромов при торакалгии
Заболевание может сопровождаться следующими видами нарушений:
- Проблемы нижнешейного отдела. В этом случае отмечается боль в верхней грудной области, в районе ключиц, она может распространяться на шею, руки, в особенности левую часть тела.
- Поражение верхнегрудного отдела. При этом боль принимает ноющий характер, затрагивает центральную часть груди, нередко сочетается с болевым синдромом в районе лопаток.
- Заболевание затрагивает лопаточно-реберную зону. В данном случае боль может принимать колющий, ноющий, режущий характер, проявляется как в виде коротких, так и продолжительных приступов. Она сосредотачивается в районе лопаток, слева, затрагивает боковую часть.
- Проявление синдрома в области передней стенки грудины. При этом боль отличается продолжительностью, возникает в области между фронтальной подмышечной и окологрудной линией.


Нередко спондилогенная торакалгия, которая сопровождается сильной болью и масштабными разрушениями опорно-двигательной системы, сочетается с признаками остеохондроза грудной части. Такое может произойти как на хронической стадии развития последнего заболевания, так и в результате сильной травмы.
Независимо от особенностей, вертеброгенная торакалгия может вызывать следующие синдромы:
- корешковый (болевой);
- висцеральный, т.е. с поражением иннервации грудной зоны;
- корешковый с вегетативными состояниями.
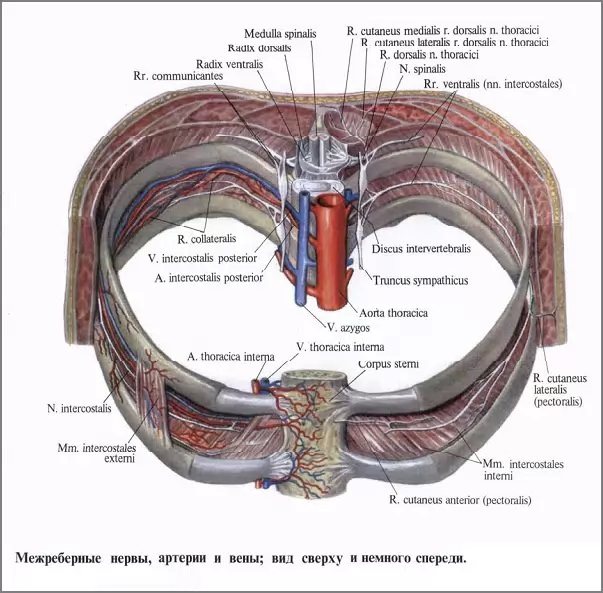
При диагностике проблемы важно отличать заболевание от миалгии, сердечно-сосудистых болезней. Последние можно купировать в случае приступа при помощи нитроглицерина, а сама боль появляется регулярно.
Психогенная торакалгия часто сопровождается ощущениями удушья, тревоги, паники, расстройства психического состояния, по этой причине случается, что саму болезнь принимают за продолжение проблем с психологической стабильностью.


Основные признаки заболевания
Симптомы такой болезни могут отличаться в зависимости от типа, стадии развития и индивидуальных особенностей организма. Наиболее характерные признаки:
- Постоянная или накатывающая приступами боль, одолевающая левую либо правую часть грудной зоны. Ощущение особенно сильно затрагивает межреберную часть, синдром усиливается при движениях, глубоких вдохах, кашле.
- Онемение в области расположения нерва либо ответвлений. Если у пациента отмечается торакалгия, симптомы боли и жжения часто затрагивают лопаточную зону, поясницу из-за полного или частичного ущемления нерва.
- Мышечная боль в области груди, которая вызвана перенапряжением мускулатуры.
- Если заболевание протекает в хроническом режиме, симптомы проявляются регулярно, но отличаются средней или слабой интенсивностью. Болевой синдром может возникнуть на 2,5–3 месяца, затем исчезнуть на некоторое время и вернуться в большем объеме. Лечение допустимо в домашних условиях, однако начать терапию нужно своевременно.


Как диагностировать проблему?
Чтобы удостовериться, что неприятные ощущения не связаны с болезнями легочной или сердечной системы, врач назначает ЭКГ, эхокардиограмму и флюорографию. Если обследование не выявило проблем в этих областях, требуется провести проверку состояния позвоночника.
Проблема может сочетаться с нарушением функциональности шейного отдела, при этом неприятные ощущения будут отзываться в грудине.
Если пациенту меньше 17 лет и у него проявляется торакалгия слева или справа, речь может идти о нарушении осанки. Чтобы проверить, не деформирован ли позвоночный столб, рентген грудной области делают в двух проекциях.
У мальчиков нередко появление заболевания Шейермана-Мау, при котором позвоночник искривляется в грудной либо пояснично-грудной части, туловище постоянно наклонено вперед, в результате чего спина приобретает черты горба.


Важно вовремя поставить правильный диагноз, поскольку формирование положения позвоночного столба замедляется в среднем к 14 годам.
Торакалгия может сочетаться с межреберной невралгией и цервикалгией. В первом случае боль носит острый характер, сильнее проявляется во фронтальной части грудины, во втором к ощущениям добавляется дискомфорт в шейном отделе позвоночника.
Лечение болезни: обзор методов
Если в ходе диагностики выясняется, что у пациента появилась торакалгия, лечение требуется начать как можно скорее, чтобы купировать боль и способствовать прекращению сдавливания нервных корешков. Особенно быстрого реагирования требует острая форма недуга. Методику терапии выбирают в зависимости от синдрома и индивидуального состояния больного:
- Для устранения поражения лопаточно-реберной зоны лечение направлено на восстановление двигательной активности ребер и мышечной ткани, отвечающей за активность лопаточных костей.
- В случае поражения передней части грудины назначают физиотерапию и упражнения постизометрического типа, массаж для расслабления мускулатуры.
- Если нарушения затрагивают нижнешейный отдел позвоночника, терапия направлена на восстановление двигательной активности позвонков и связанных мышц.
- Нарушение в верхней грудной части требует восстановления дисковых грудных сегментов посредством упражнений. В среднем на это требуется 2–4 сеанса, в случае хронической или запущенной болезни больше.
В ходе лечения могут быть назначены не только лекарства. Нередко врач советует корсет при торакалгии. Это приспособление позволяет придать позвоночному столбу и грудной клетке правильное положение, в котором не будут ущемляться нервы. Кроме реклинаторов и корсетов специалисты прописывают физиотерапию, гимнастику, массаж. Лекарственная терапия включает прием следующих медпрепаратов:
- противовоспалительные средства (Диклофенак);
- препараты для восстановления мышечного тонуса (Сирдалуд и аналоги);
- нейропротекторы, к которым относятся витаминные комплексы с повышенным содержанием витаминов B-группы.



В рамках физиологических процедур врачи обычно назначают электрофорез, криотерапию и лазерную терапию. Данные действия способствуют повышению микроциркуляции, восстанавливают мышечные ткани и способствуют прекращению воспалительных процессов. Массаж назначается врачом после физиотерапии. Действия направлены преимущественно на лопаточную и паравертебральную области грудины.
- Если массажные процедуры сопровождаются сильной болью, их временно останавливают или отменяют совсем.
- В конце лечения назначают ЛФК, поскольку комплекс упражнений, направленных на восстановление двигательной активности, позволяет вернуть биомеханику естественных движений и замедлить развитие патологий.
-


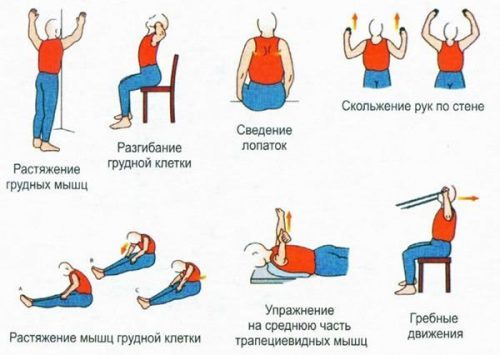
- Помимо традиционных средств и методов, для устранения синдромов торакалгии нередко применяют народные методы. К ним относятся следующие виды терапии:
- прогревание с использованием грелок, песка, горчичных пластырей;
- растирания с применением спиртовых настоек;
- употребление ромашковых чаев и фитотерапевтических напитков на основе мелиссы.
Диагностика
Не занимайтесь самодиагностикой! Это может нанести вред вашему здоровью и отнять драгоценное время на лечение!
Для того чтобы диагностировать заболевание и выяснить, чем болен пациент, необходимо правильно дифференцировать симптомы, так как они не отличаются специфичностью и могут свидетельствовать о различных патологиях. Поэтому в диагностике необходим последовательный комплексный подход.
На первичном приёме врач должен тщательно изучить анамнез заболевания. В медицинских выписках пациента могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии, либо пациент сам должен рассказать об имеющихся у него заболеваниях. Выявить первопричину, ключевой фактор появления боли, крайне важно, чтобы правильно продолжать лечение.
Обязательно пальпируется грудной отдел позвоночника, в процессе проведения исследования пациент должен точно описать свои ощущения. Это поможет определить локализацию боли и выявить дополнительные симптомы, если пациент забыл о них указать. Это немаловажно для составления полной картины заболевания.
При необходимости пациенту рекомендуются инструментальные методы исследования:
- Рентгенография;
- Компьютерная томография позвоночного столба;
- Денситометрия;
- Магнитно-резонансное исследование;
- Сцинтиграфия;
- Электрокардиограмма;
- Электронейромиография.
В большинстве случаев не требуется дополнительных методов диагностики!
Медикаментозное лечение грудного остеохондроза
Лечение остеохондроза грудного отдела медикаментамиведется комплексно и многовекторно. Больным назначают:
- Нестероидные противовоспалительные средства (НПВС)
. Их принимают перорально, курсами около 10-12 дней, используют наружно (гели, мази, кремы – без ограничений) или в виде инъекций. Обратите внимание, что при пероральном приеме большинство НПВС может повреждать слизистую желудка. Поэтому рекомендуется принимать их совместно с омепразолом. Если у Вас есть гастрит, язва, колит или другие проблемы с ЖКТ, лучше сделать выбор в пользу инъекций.- эторикоксиб;
- нимесил;
- диклофенак;
- мелоксикам;
- ибупрофен;
- кеторолак;
- целекоксиб;
- индометацин;
- вольтарен;
- фастум и другие.
- Глюкокортикоиды
. Стероидные (гормональные) препараты назначают в тех случаях, когда обычные противовоспалительные средства оказываются неэффективны – например, для купирования сильных обострений или болевого синдрома на поздних стадиях остеохондроза. С этой целью ГК могут назначаться вместе с анальгетиками (лидокаин, новокаин) в виде инъекционной блокады.
Подбор глюкокортикоида и его дозировки осуществляет исключительно лечащий врач. Препараты этой группы при бесконтрольном приеме имеют серьезные побочные эффекты – могут вызывать гормональные сбои, набор веса, проблемы с кожей.
- дексаметазон;
гидрокортизон;
- преднизолон;
- метилпреднизолон;
- дипроспан.
- Хондропротекторные препараты для лечения грудного остеохондроза
. Препараты на основе хондроитин и глюкозамин сульфата, гиалуроновой кислоты способствуют регенерации хрящевой ткани. Они поставляют организму «строительный материал» для коллагена и синовиальной жидкости, позволяют продлить безмедикаментозную ремиссию. Принимать их необходимо ежегодно, от 3 до 6 месяцев. Это поможет уменьшить воспаление, сохранить межпозвоночные диски от дальнейшего разрушения и улучшить гибкость спины.
- артракам;
артра;
- дона;
- терафлекс;
- хондроитин комплекс;
- алфлутоп.
- Миорелаксанты
. Мышечные зажимы и спазмы существенно снижают качество жизни пациента, причиняют дискомфорт даже во время отдыха. Но главное – они ухудшают доступ питательных веществ к межпозвоночным суставам, что провоцирует их дальнейшее разрушение и ослабление хрящевой ткани. Также длительное напряжение приводит к разрушению (атрофии) мышечной ткани и увеличению нагрузки на сустав. Чтобы не допустить этого, и используются миорелаксанты.
- дротаверин (но-шпа);
баклофен;
- тизанидин;
- толперизон.
- Витамины и антиоксиданты
. Эти препараты – защитники и «кормильцы» суставов. Они препятствуют разрушению хрящевой и костной ткани из-за агрессивного окислительного воздействия, препятствуют образованию новых очагов эрозии на поверхности хряща. Витамины (например, группы В) эффективны в борьбе с воспалением. А еще они нужны для того, чтобы поддерживать прочность и эластичность хрящевой ткани – не дают образовываться трещинам и сколам, улучшают ее амортизационные характеристики.
- витамин А;
витамины В6, В12;
- аскорбиновая кислота (витамин С);
- берлитион;
- октолипен;
- мильгамма.
- Мочегонные средства
. Эти препараты в виде инъекций используются для экстренной терапии при отеке нервных корешков. Они помогают избежать поражения спинномозговых нервов и длительной реабилитации у невролога. Оставленный без внимания, отек нервных корешков может вызывать острую боль, слабость мышц и нарушения в работе органов.
- фуросемид;
верошпирон;
- индапамид;
- маннит.
- Нейропротекторы и антихолинестразные препараты
. Такие средства улучшают метаболизм нервной ткани и стимулируют проводимость нервных импульсов. Они помогают нормализовать передачу нервных импульсов через спинной мозг и иннервацию внутренних органов, т.е., сохранить контроль над своим телом.
- нейрорубин;
нейромидин;
- аксамон;
- циннаризин.
- Ангиопротекторы и корректоры микроциркуляции крови
. Ангиопротекторные средства защищают сосуды, способствуют их расширению и нормальной проницаемости сосудистых стенок. Поскольку остеохондроз грудного отдела существенно влияет на сердечно-сосудистую систему, для борьбы с головокружением, онемением конечностей и другими характерными проблемами стоит принимать:
- пентоксифиллин;
троксерутин;
- троксевазин;
- эуфиллин.
Дозировку и целесообразность применения конкретных препаратов для лечения грудного остеохондрозадолжен определять лечащий врач.
Лечение
В большинстве случаев вертеброгенная торакалгия требует консервативного лечения. В повседневной жизни пациент может использовать ортопедические корсеты для поддержания и разгрузки позвоночника.
В терапии боли в спине хорошо зарекомендовали себя мягкие техники мануальной терапии, которые помогают пациенту справиться с болевым синдромом в кратчайшие сроки. По результатам внутреннего наблюдения в нашей клинике, уже после первого сеанса пациент чувствует улучшение своего состояния, выражающееся в уменьшении болевого синдрома, даже если боль мучила пациента длительное время. Мы накопили большой опыт по диагностике и лечению боли в спине.
При хронической вертеброгенной торакалгии в ряде случаев может потребоваться совместная работа врача-вертеброневролога, эндокринолога, психотерапевта и других специалистов.
Лечение торакалгии
Для лечения торакалгии важно правильно установить диагноз. В зависимости от выявленного заболевания проводят его терапию, направленную на восстановление физиологической структуры патологически изменённых тканей.
В ходе первого приема врач вертебролог проводит осмотр пациент и рекомендует ему дополнительные обследования по мере необходимости. Затем по результатам проведенных обследований уточняется диагноз и разрабатывается индивидуальный курс восстановительной терапии.
В зависимости от заболевания для лечения торакалгии могут использвоаться следующие методики мануальной терапии:
- массаж и остеопатия для улучшения микроциркуляции крови и лимфатической жидкости в зоне патологических изменений тканей;
- тракционное вытяжение позвоночного столба – для устранения компрессионного давления с корешковых нервов и формирования условий для расправления сдавленной ткани фиброзного кольца межпозвоночных дисков;
- рефлексотерапия – за счет воздействия на биологически активные точки, расположенные на теле человека, запускает процесс регенерации (восстановления) с использованием скрытых резервов организма;
- кинезиотерапия и лечебная гимнастика улучшают состояние мышечного тонуса, ускоряют процесс выздоровления.
В некоторых случаях при лечении используется лазерное воздействие, электромиостимуляция и другие виды физиотерапии.
Вы можете записаться на первичную бесплатную консультацию манулаьного терапевта или вертебролога в нашу клинику мануальной терапии. В ходе приема врач даст вам индивидуальные рекомендации и расскажет обо всех возможностях лечения выявленного заболевания, которое вызывает синдром торакалгии.